14.11.25.
schmittbuxbaumscience.com
info@schmittbuxbaumscience.com
Untertitel: Erfahrungen aus einem Würzburger Strahlenschutzkurs.
Die alten Themen bleiben aktuell. Sie erfahren Ergänzungen und Modernisierungen.
Die Adresse im Netz für die aktuellen Kurse ist:
www.uni-wuerzburg-gmbh.de/weiterbildung/strahlenschutzkurse/
Die Räumlichkeiten sind sehr ansprechend. Das Welz-Haus in unmittelbarer Nähe zum Bahnhof mit einer großen Geschichte und dazu eine weitere historische Besonderheit; Es ist vom Ort der Entdeckung der Röntgenstrahlen nur ein kleines Stück entfernt. Lassen Sie den „Genius loci“ auf sich einwirken.
Strahlenschutz kann interessant sein. Im Kurs wird die Möglichkeit geboten, sich mit Fragen auseinandersetzen, für die im klinischen Alltag wenig oder kein Raum ist.
Es gibt im Strahlenschutz
klare Grundsätze (a)
und
Wege an Probleme heranzugehen (b),
aber auch praktische Probleme im Alltag
und ihre Lösung (c):
a. Es gilt ein Grundprinzip:
ALARA.
Die Dosis sei „as low as reasonably achievable”.
b. Es ist wichtig, die unten genannten Ebenen klar zu ordnen und auseinander zu halten. Es geht letztlich um die Verantwortlichkeit. Viele Fragen sind gar nicht „Röntgen-typisch“. Auch in anderen Bereichen gibt es eine (notwendige) Auseinandersetzung zwischen der technischen Vorgabe und der Anwendung im Alltag. Wie weit kann Verantwortung delegiert werden?
- – Indikation
- – Gerätetechnik (Konzeption und Wartung um hohe Sicherheit zu erreichen)
- – Anwendungstechnik (Schulung und Kontrolle)
- – Diagnosestellung (Weiterbildung). Eine weitere Säule des Strahlenschutzes – –
c. Wie zeige ich Kompetenz bei einem Qualitätsproblem? Welche Entscheidungen treffe ich bei einer eingeschränkten Untersuchung? Welche Maßnahme ist sinnvoll?
Zu a. Der Kurs soll beantworten, ob und wieweit das „ALARA Prinzip“ in sämtlichen Bereichen von der Indikation bis zur Diagnose verbessert werden kann.
Unsere Richtschnur ist die Röntgenverordnung und die Strahlenschutz-Verordnung.
Verordnungen nehmen uns den gesunden Menschenverstand und die Verantwortlichkeit nicht ab. Der Kurs ist ein Ort, wo die Weiterentwicklung der gesetzlichen Regelungen angesprochen werden kann und soll.
Solche Punkte wären
– die automatische Dokumentation des Flächendosisprodukts (cGy x cm²) auf jedem Dokument (Bild). Bzw.in der Computer-Tomographie das Längendosisdokument,
– Möglichkeit der Einblendung und Zentrierung nicht bei laufender – Durchleuchtung sondern im „last image hold“.
– Organ-Filter (Filter für spezielle Regionen), die regionale Überbelichtungen vermeiden und damit nicht nur die Qualität, sondern auch die Dosis verbessern. Das ist eine erfreuliche Konstellation! (Meistens wird Qualität – z.B. geringeres Rauschen – mit höherer Dosis erkauft.)
A. Röntgen Quiz 1-3
Ich zeige Ihnen im folgenden 12 Bilder;
einige haben Qualitätsmängel. Diese wurden teilweise von der „Ärztlichen Stelle“ dokumentiert. Können Sie Vorschläge machen, was zu verbessern ist und trotzdem diagnostisch Stellung nehmen?
Wenn Sie auf Anhieb die Fehler benennen und (trotzdem) alle Diagnosen stellen, ist der Strahlenschutzkurs für Sie nur eine Widerholung.
Wenn Sie einige Diagnosen nicht stellen, bietet der Kurs eine gute Chance, sich wichtige und typische Befunde einzuprägen („burn it into your retina“).
Oberhalb der Bilder ist eine knappe und „fett gedruckte Überschrift. Einen konkreten Antworttext Bekommen Sie beim Anklicken des Feldes:
„Klicke um die die Antwort zu öffnen!“
Kapitel B und C vertiefen einige Grundlagen und helfen dadurch, die Fälle aus 1 in neuem „Licht“ zu sehen. Es empfiehlt sich, zuerst Teil 2 und 3 zu studieren und dann zu den Antworten der Quiz-Fälle von A zurückzukehren. –
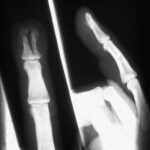
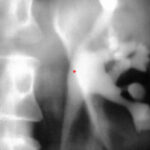
Bild 1.01: Der 38-jähriger Mann wurde in einem Bierzelt tätlich angegriffen; blutende Verletzungen; Rö. linkes Handgelenk d.v.

ZUm Verständnis von Röntgenbilder ist der Summationseffekt und das Silhouettenzeichen ganz wichtig.
Stark vereinfacht: Summation bedeutet, je dicker und/oder dichter das Objekt, desto stärker wird die Strahlung geschwächt. Durch Unterschiede in der Strahlenschwächung entsteht der Kontrast.
Viele der Bilder sind ausgespielt, als ob sie unterbelichtet wären. Sie sind zur Befundung nicht ideal. Der Helligkeitsumfang auf dem PC ist – das müssen wir wissen – oft nicht ideal.
Silhouette bedeutet die Trennlinie zwischen einer dichteren und einer weniger dichten Struktur; sie wird dann sehr scharf dargestellt, wenn sie parallel zum Strahlengang verläuft. (siehe auch Beitrag 04 – 07 Rippfell/ Lungenfell.)
Das Pisiforme summiert sich mit dem Triquetrum. Der Hamulus summiert sich auf das Os hamatum (Summationseffekt). – Alle Handwurzelknochen haben deutliche Silhouetten; nur zwischen Trapezium/Trapezoideum treffen die Strahlen nicht in einen geeigneten Gelenkspalt. Was bedeutet die unregelmäßige, kantige Struktur im Bereich Trapezoideum/Basis Metacarpale II?
Zur Antwort lesen Sie den Antwortteil oder klicken Sie (als Vorabinformation) auf das Bild. Oder studieren Sie zuerst Kapitel 2 und 3; diese helfen, sich dem Bild mit anderem Hintergrund zu nähern.
Es ist selbstverständlich, Dass man nicht versäumt, die Hand des Patienten sehr genau anzuschauen!
Ausschluss von äußerlichen Verunreinigungen? Einstiche? Verletzungen? Natürlich auch langen – und kurzen Daumenbeuger prüfen: Ist eine der Beugesehnen durchtrennt?
Bis zum Ausschluss des Gegenteils handelt es sich bei dem länglichen Schatten um einen Glassplitter. Glas steckt in den Weichteilen;
Glas ist etwa doppelt so dicht wie Weichteilgewebe und entspricht
(+ -) der Dichte von Knochen-Kompakta. Es kommt auch auf die effektive Ordnungszahl an. (siehe WGH Schmitt, K.-H.Hübener: Dichte von Holz, Kunststoff und Glas. RöFo.135 (1981) 2512-17)
Die Strahlenschwächung dieses Fremdkörpers summiert sich mit der des Knochens. Ein typischer Summationseffekt.
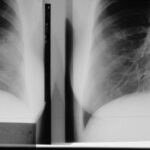
Bild 1.02: 53-jähriger Motorradfahrer hat sich überschlagen. Ausschnitt aus dem Thorax
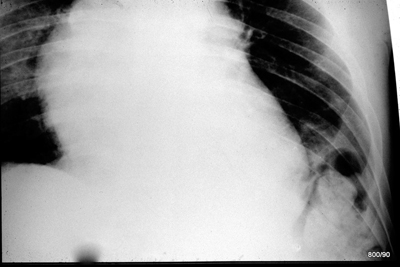
Ausschnitt Röntgen Thorax. Herz schwach penetriert, Kontrast übertrieben: KV zu niedrig? _Fremdanamnese: keine Besonderheiten, Keine Operationen, keine Klinikaufenthalte.
Ist die Untersuchung verwendbar? (Wichtige ärztliche Entscheidung; auch für die Ärztliche Stelle eine entscheidende Frage). – Trotz der Qualitätsmängel: Wie lautet die Diagnose?
Bedenke: Ein Zwerchfellbogen (insbesondere ohne Lungen-Vorgeschichte) muss eine klare Silhouette zeigen. Tut er das nicht, muss man alarmiert sein! –
Traumatische Zwerchfellruptur.
Die Diagnose begründet die Dringlichkeit der Versorgung.
Soweit der Bildausschnitt erkennen lässt, besteht zusätzlich eine Lungenkontusion im rechten Mittel/Oberfeld; (Verdichtung des normalerweise gut belüfteten Lungengewebes).
Bild 1.03.: Ebenfalls Motorradfahrer; 23-jährig; Überschlag bei sehr hoher Geschwindigkeit.

Der Schlüssel zum Bild sind die Silhouetten. Die Wirbelkörper und Bogenanteile erzeugen klassische Silhouetten und ermöglichen damit Aussagen über die Einstellung des Gerätes oder aber die Rotation (bzw. Kippung) der knöchernen Elemente ( = Projektion).
Diagnose: Luxation L4/L5.
Die Diagnose begründet die Dringlichkeit der Versorgung.
Der Schlüssel zum Bild sind die Silhouetten. Die Wirbelkörper und Bogenanteile erzeugen klassische Silhouetten und ermöglichen damit Aussagen über die Einstellung des Gerätes (Fehleinstellung) oder aber die pathologische Rotation (bzw. Kippung) einzelner knöcherner Elemente.
Bei L5 projiziert sich der Dornfortsatz in die Mitte des Wirbelkörpers: Dieser Wirbel ist wie wir bei einer solchen Aufnahme erwarte, nicht nach rechts oder links rotiert. Bogenwurzeln sind bei L5 sehr symmetrisch.
Die oberhalb davon liegenden Wirbel, L4 aufwärts zeigen ein Abweichen des Dornfortsatzes gegenüber der Rahmenkontur des Wirbelkörpers (WK). Das ist eindeutig ein Rotation nach links.
Beachten Sie auch den
unteren Gelenkfortsatz von L4 rechts und den
oberen Gelenkfortsatz rechts von L5. Beide haben Kontakt verloren!!
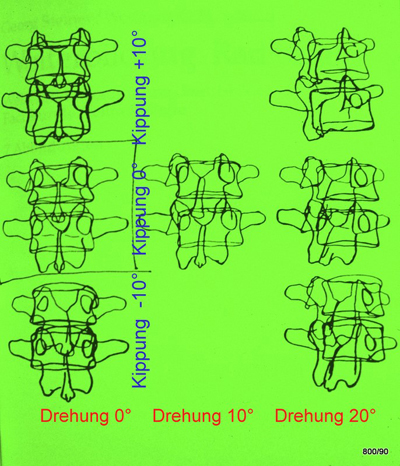
S1.03b zeigt unser Schema zur Rotation und Kippung von zwei Lendenwirbeln. Der Dornfortsatz in seiner Stellung zum Wirbelkörper-Ramen ist ein gutes Maß zur Beurteilung der Wirbeldrehung und –kippung. Eine definierte Aufnahmetechnik wird vorausgesetzt.
Bild 1.03b Beurteilen Sie auch bitte die Drehung anhand der zunehmenden Assymetrie der Bogenwurzeln und die Kippung anhand der Quer- und Gelenkfortsätze.
A. Röntgen Quiz 4-7
Bild 1.04: 38-jähriger Patient; alkoholisiert; Rauferei; sarker Schlag auf die Kinnspitze; jetzt wenig kooperativ.

Welche einfache Frage und welche einfache Untersuchung ist speziell bei dieser Vorgeschichte wichtig?
Die Indikation für native Schädel-Röntgenaufnahmen ist streng zu stellen. Eine Indikation besteht, sollten die Zahlenreihen nicht zusammenpassen.
Knochendiagnostik ist oft eine Frage der Silhouetten und der Unterbrechung von Konturen. Passen zwei physiologisch verschwisterte Knochenstrukturen nicht zusammen? (siehe auch Beitrag o3)? Oder ist die harmonische Beziehung von Kopf und Pfanne aufgehoben?
Hier passen die Zahnreihen des Ober- und des Unterkiefers nicht zusammen. Warum? Eine der wichtigsten Möglichkeiten ist die:
Kollum-Fraktur der Mandibula,
und dazu die Subluxation des Kieferköpfchens; beides linksseitig. Also 2 Verletzungen. So wie sie auch mitten im Knochen vorkommen in Form der „Stückfraktur“. – Entsprechend groß ist die Dislokation der Fragmente. Spontan kann diese Verletzung nur mit groben Verformungen und entsprechenden Funktionsstörungen verheilen. Zeige die Fraktur!
Oft bietet sich die Möglichkeit der CT. Falls dies nicht so schnell zu organisieren ist, ist diese Aufnahme (Clementschitsch) oft ergiebiger als ein nicht-optimaler „Schüller“ oder schlechter „hängender Kiefer“. Clementschitsch. Merke: 2 x Tsch!
Der Fall ist lehrreich auch für andere Verletzungen, besonders für die „Luxationen“. Dort passen die Silhouetten von Kopf unf Pfanne nicht mehr zusammen!
–
Bild 1.05: Der 53-jährige Patient ist 7 m in die Tiefe gestürzt. Nach Augenzeugen ist er auf den Füßen gelandetund dann mit dem Gesäß aufgeschlagen. Er hat eine Wirbelfraktur erlitten.

Am 5. Tag des stationären Aufenthalts nachdem die Wirbelfraktur versorgt war, klagt der Patient über zusätzliche Schmerzen in der linken Ferse.
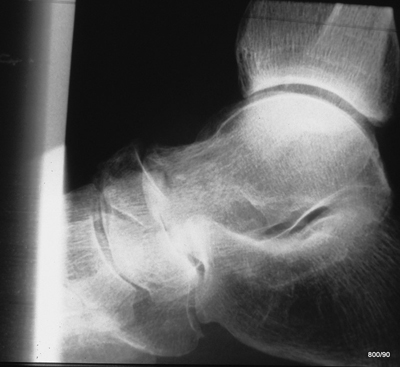
Rö.: Ausschnitt aus einem „Sprunggelenk mit Fersenbein“ seitlich. Die Einblendung dorsalseitig könnte besser sein. – Über die Indikation zu dieser konventionellen Untersuchung ist zu diskutieren. Man kann sie nur verteidigen, wenn man sie richtig deutet. Aber wie?
Zeigen Sie bitte die Gelenkflächen des Chopart´schen Gelenkes. Verhalten sich die Silhouetten der Gelenksanteile harmonisch?
Wie steht es (aber) mit der Gelenksilhouette der hinteren talaren Gelenkfläche des Calcaneus??
Joint-Depression-Fracture des Calcaneus.
Auf der „hinteren talaren Gelenkfläche“ lastet das ganze Körpergewicht; Der Unfallmechanismus passt zu diesem Fraktur-Typus. Ein Teil dieser Gelenkfläche ist eingebrochen, man könnte sagen „abgemeiselt“ und in den Calcaneus eingedrückt. – Eine Computertomografie mit überlegter Schichtführung und geeigneten Rekonstruktionen wird zur Frage einer operativen Korrektur sehr hilfreich sein.
Wenn ich dieses Bild anschaue, muss ich daran denken, dass ich beim allerersten Kontakt mit einem solchen Fall nix gesehen habe. Heute wird mir regelrecht schwindelig, wenn ich ein solches Bild sehe.
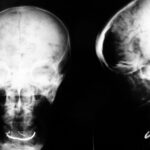
Bild 1.06. 84-jährige Patientin. Sturz auf der Kellertreppe.
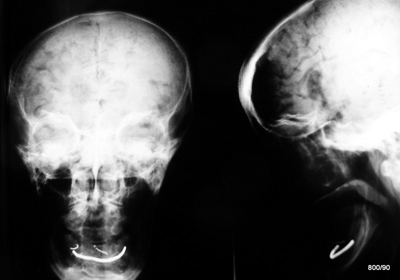
Qualität der Röntgenuntersuchung lässt sehr zu wünschen übrig: häufig festzustellende Überexposition der dünneren, kalottennahen – und Unterexposition zentraler Schädelpartien. –
Zu niedrige kV? Schädelfilter sinnvoll?
Wie kommen diese Strukturen im Neurocranium zustande, die an Gyri und Sulci erinnern?
Pneumencephalon. Traumatische (bisher nicht lokalisierte) Liquorfistel: Austausch von Liquor durch Luft. Kompressionseffekt auf das Cerebrum mit „Atrophie“. Luft auch interhemisphärisch und in Vorderhörnern der Seitenventrikel (Rückenlage).
Die Liquorfistel wurde nicht gefunden, verschloss sich erfreulicherweise spontan. Keine Infektion. Spontane Resorption. Keine neurologischen oder hirnorganischen Folgeschäden. –
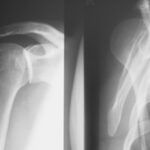
Bild 1.07. 53-j. Radfahrer mit der Schulter an einen Laternenmast geprallt. Rö.: re. Schulter a.p und sogenanntes „Y“.
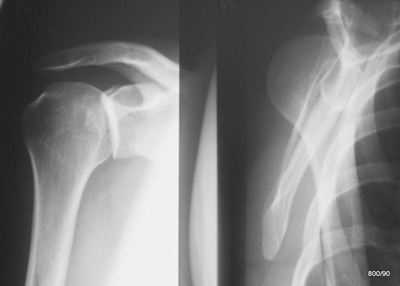
Linkes Bild 1.07:
Rö. re. Schulter a.p. (Die gesunde Seite wird etwas angehoben, um einen besseren Einblick in den Gelenkspart zu ermöglichen(?). Das ist nicht geglückt: Kein Einblick in den Gelenkspalt. Dabei läuft der Strahlengang schön parallel zur Gelenkpfanne. Ist die Körperdrehung falsch? Nein! Überhaupt kein Hinweis. Es besteht doch der dringende Verdacht, dass hier eine Pathologie vorliegt!!
Rechtes Bild 1.07:
Da die ideale „zweite Ebene“ (Schulter axial) nicht möglich war, wurde eine „Y-Aufnahme“ (= „Scapula tangential“) angefertigt; die Balken des Y sind in dieser Aufn. Corpus, Akromion und Coracoid. Im Schnittpunkt des Y liegt die Pfanne, die man in dieser Aufsicht nicht gut erkennt aber durch die übrigen genannten Aneile der Scapula gut lokalisieren kann; Links im rechten Bild Bedeutet vom Patienten betrachtet dorsal; re. im rechten Bild bedeutet ventral. Was ist passiert?
Hintere Luxation im Schultergelenk.
Diese ist seltener als die vordere aber eine häufige Quelle von Fehldiagnosen.
In dere oberen der beiden folgenden Aufnahmen sind die Standardprojektionen vor und nach Reposition nebeneinander gestellt. Vorher fehlende Silhouetten, nachher wieder physiologische Verhältnisse.
Unterhalb dieser Bilder zwei weitere der zweiten Ebene auch Y-Aufnahmen genannt, demonstriert die Lage des Humeruskopfes in der zweiten Ebene: links disloziert, rechts reponiert.
Durch die 2. Ebene müssen wir umdenken.
In beiden Bildern: links = dorsal;
rechts = ventral (siehe rote Markierung).
Fazit: Der Humeruskopf ist gegenüber der Pfanne (Schnittpunkt des Y) nach dorsal verschoben.
Nach Reposition (rechtes Bild) wieder physiologische Stellung; er liegt im Zentrum des Y.
Bild 1.07a: oben ap ; b: unten Y Aufn.. Jeweils links Unfallaufnahme; rechts Zustand nach Reposition.


C. Röntgen Quiz 8-10
Bild 1.08: 74-jährige Frau, auf dem Eis gestürzt. Mehrere Prellungen, ausgeprägter, bisher nicht charakteristischer Schmerzbefund. – Blickdiagnose??
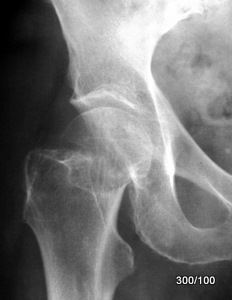
Hoffentlich haben Sie sich geweigert, eine Diagnose zu stellen wegen fehlerhafter Röntgenuntersuchung!
Nicht auswertbare Projektion durch ausgeprägte Außenrotationsfehlstellung (wie nicht selten bei verängstigten und schmerzgeplagten Patienten; sie lassen Arme und Beine hängen, was bei den Hüftgelenken in Außenrotations-Stellungen resultiert).
Bild 1.08b: Proximaler Femur a.p. in Abhängigkeit von seiner Rotation (Zeichnung WGH Schmitt und B. Kurtz, Orthopädie):

Gehen wir von einer Neutralstellung (0°) kontinuierlich in die Außenrotation, so „vergrößert“ sich das Trochantermassiv immer mehr (####), der Schenkelhals wird scheinbar kürzer, der Collum/Diaphysen-Winkel wird steiler. Siehe +30, +40°: Das Bild wird bei starker Außenrotation vom Trochantermassiv (die rote Rautenzeile######) dominiert.
Bei kontinuierlicher Innenrotation wird der Trochanter scheinbar immer kleiner; es bleibt schließlich nur noch die kleine (mit rotem * markierte) Grube. Auch bei dieser Innenrotation wird der Schenkelhals scheinbar kürzer, der Collo-Diaphysen-Winkel scheinbar steiler.
Diese Information kann beim nächten Patienten angewendet werden.
Als Standard ist jedenfalls eine Nullstellung bis – 20° Innenrotation (laterale Fußkanten senkrecht zur Tischebene) unerlässlich.
Bild 1.08c: Neuer Erkrankungsfall. 47-jährige Frau. Auffahrunfall unangeschnallt. – Rö. rechte Hüfte ap.
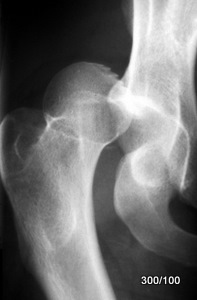
Das rote Sternchen * in Skizze b markiert die markante Grube am Ansatz der Außenrotatoren, die nur bei starker Innenrotation dargestellt wird.
Mithilfe des Schemas (08 b) löst jeder die Frage : Liegt dieser ausgerenkte Femurkopf ventral oder dorsal vom Hüftgelenk? (Natürlich haben wir durch Unfallmechanismus und durch die Klinik eine Vorstellung, wie die Lösung lautet.)
In diesem Fall:
Der Kopf liegt dorsal von der Gelenkpfanne. –
Einer von verschiedenen Beweisen läuft so: Der Femur zeigt eine ausgeprägte Innenrotationsfehlstellung; diese ist nur mit einer Lage des Femurkopfes dorsal vom Hüftgelenk vereinbar. Das passt völlig zur Klinik. (Welche anderen Beweise gäbe es?)
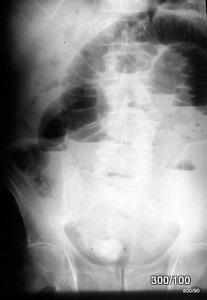
Abdomenübersicht im Stehem (100 KV).
Über Qualität und Technik diskutierten wir im Kurs. –
Gelingt eine Diagnose?
Wichtige Frage: Was zeigte die Abdomenübersicht vor einem Jahr? Damals fehlte das kalkdichte Gebilde im kleinen Becken; aber es bestand ein Kalkschatten in der Gallenblasenregion. –
Haben Sie die pathologische Luft in den Gallewegen erkannt?
Die französischen Kollegen haben einen guten Begriff „trop bel image“: Der Choledochus ist dargestellt mit seiner Aufzweigung. Warum ist er dunkler als die Umgebung (hypodens)? Er ist mit Gas gefüllt.
Zusammenfassend: Perforation eines sehr großen verkalkten Gallenblasensteins in den Darm. Aerobilie.
Gallensteinileus mit multiplen Dünn- und Dick-darm-Spiegeln. –
Bild 1.10: 58 j. Patientin. Ausschnitt aus einer Röntgenuntersuchung des Abdomens. Zunächst werden die klin. Begleitumstände zurückgehalten. Was kann man sagen?
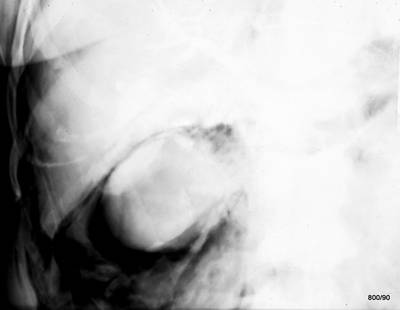
Was hebt Niere, unteren Leberrand und Psoas so ungewöhnlich deutlich heraus? Stichwort auf französisch: „Trop bel image“; etwas stellt sich viel „Schöner“ dar, als es sein dürfte. Es muss eine Pathologie dahinterstecken.
Tatsächlich sieht man die genannten Silhouetten in einer „pathologischen“ Deutlichkeit: sogar Leberkonturen, Nierenschatten, Psoasschatten. Was bewirkt diese ungewohnte Silhouettenzeichen? Liegen sie nicht alle in einem bestimmten anatomischen Raum?
Diagnose?
Die Organe sind von Luft umspült.
Nur durch eine Perforation – vielleicht käme eine gasbildende Infektion noch inferage – kann Luft den Raum um die Organe herum einnehmen. Die klinischen Begleitumstände helfen weiter.
Retroperitoneale Perforation (in diesem Fall Komplikation bei endoskopischer retrograder Darstellung der Gangsysteme: ERCP).
Schwer zu erkennen sind die kontrastierten Gallenwege. Sie ist erfreulicherweise selten, wenn sie auftritt, ist die unverzügliche Diagnose wichtig, schon um die Läsion nicht zu vergrößern.
A. Röntgen Quiz 11-12
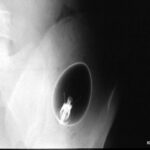
Bild 1.11: 54-jähriger Patient, Nierenkolik; Urographie mit intravenös appliziertem Kontrastmittel. Indikation ?
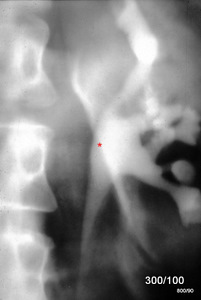
Das Bild oben zeigt eine spezielle – nur noch wenig angewandte – Technik: Die konventionelle Röntgen – Tomographie im Rahmen einer Ausscheidungsurographie bei Verdacht auf Nierenkolik. – Diagnose?
Aufstau des kontrastierten Nierenbeckenkelchsystem. Bestätigung der sonographischen Diagnose. Zusätzlich Kontrastmittelansammlung an der medialen Kontur der Niere = Extravasat nach Fornixruptur.
Fornixrupturen gibt es bei pathologischen Drucken im NBKS, so
- – bei wahrscheinlich zu energischer retrograder Füllung,
- – bei Hindernissen (meistens Steinen)
- – aber auch tumorbedingten Abflussbehinderungen.
die beiden letzten jeweils kombiniert mit intravenöser Ausscheidungsurographie = dabei pharmakologisch induziertem starkem Ausscheidungsdruck, der an einer verletzlichen STelle des NBKS zur Ruptur führt.
Es gibt auch einen pyelolymphatischen oder pyelovenösen Reflux . Dabei färben sich Gefäße kurzfristig an.In unserem Fall war der Verlauf unkompliziert; ein Harnleiterstein ging ab und die Niere erholte sich vollständig.
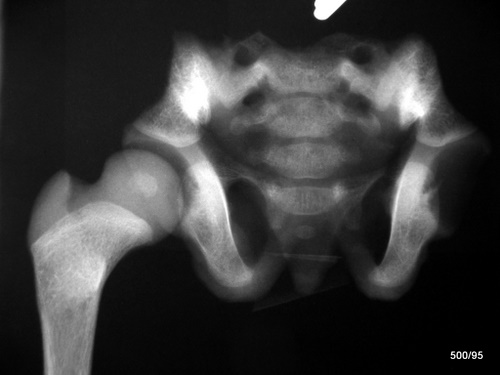
Bild 1.12: Alter: 42 J.;. Z. n. Becken-Fraktur. Osteosynthese. Rö. -Becken ap., Qualität? Leicht linksverdreht; entsprechend leichte Ala-Stellung links.(leichte Obturator-Stellung rechts)
Frage zur Übung unserer räumlichen Vorstellung. Ist die Platte von ventral oder von dorsal eingebracht?

Bild 1.12b: Ist die Platte dorsal aufgeschraubt, müsste sich bei einer Beckendrehung nach links ( = „rechte Körperseite angehoben“) die auf den Betrachter zulaufenden Schrauben verlängern; Tun sie das?

Sie tun es. Die Schrauben sind von dorsal eingebracht. – –
Wer meinte, dass die Platte von ventral auf das Beckenskelett aufgeschraubt ist, ist das Opfer einer alten psychologischen Fehlerquelle: Alles was hell ist, scheint uns „Betrachter-nahe“, das Dunkle „Betrachter-fern“.
Diese Platte liegt dorsal, die Schrauben zeigen im ap-Bild (1.12a) auf den Betrachter zu, also nach ventro-medial. Da wir als Konvention von vorne auf den Patienten und das Röntgenbild schauen, glauben manche Betrachter diese Platte befände sich ventral. Es stimmt nicht.
Nochmal mit anderen Worten: Das Bild 1.12b zeigt einen der Wege (ohne zu werten) den röntgenologischen Weg:
Bei der Linksdrehung werden:
– die vom Betrachter in Bild 1 weglaufenden Schrauben sich verkürzen, wenn nicht sogar lateral der Platte projizieren.
Aber sie verlängern sich. Wir schauen die Schrauben von der Seite an.
Also laufen diese Schrauben in 1.12a auf uns zu; sie sind von dorsal eingebracht.
Selbstverständlich ist die Frage anamnestisch und durch Inspektion zu lösen. Eine Osteosynthese von ventral würde nicht so weit lateral liegen. Aber auch hierbei passieren Fehler. –
Hier ging es uns um ein anatomisches und psychologisches Problem. Es entsteht bei der Bildgebung in großer Häufigkeit.
Es gibt auch noch andere, ausgefallenere Beweise. Einer stammt vom Autor:
Stellen Sie sich in Abbildung 12 auf den Pfannenkopf der unteren Schraube; dann beobachten Sie eine tiefere Rand-Zahnung auf der linken als auf der rechten Seite der Kontur der Schraube. Dies beweist, dass die Schraube auf den Betrachter zu und nicht vom Betrachter weg läuft. (Interesse geweckt? Demnächst mehr).
Einige Parameter im Röntgen: Kilo-Volt (kV), mAs, Streustrahlung, Kontrast
Bild 2.1a +b: Zweimal die Hofkirche Dresden.

Bild 2.1b: Wenn Sie eins von beiden Bildern in ihr Wartezimmer hängen wollten, welches würden Sie wählen?

Warum wählt eine Mehrheit das untere Bild?
Wir wählen am liebsten den besten Kontrast. Der Kontrast gibt uns die Illusion von Räumlichkeit; er hilft uns, aus der Enge des zweidimensionalen Bildes herauszukommen und einen dreidimensionalen Eindruck zu gewinnen. (Ob dieser auch korrekt ist, ist eine andere Frage.) In der Frühzeit der Röntgendiagnostio hat man den Kontrast überbewertet; auch noch in späteren Jahrzehnten hat man sich bei der Lungendiagnostik sehr lange gesträubt kontrastarme Bilder anzufertigen, die aber mit dem Dichte-Unterschieden des „Objektes „viel besser fertig werden“: das Mediastinum wird noch durchstrahlt, die Lungenperipherie aber nicht extrem schwarz dargestellt. Also man sieht auch noch Details im ansonsten sehr hellen Mediastinal- und Herzschatten. Die Lungenperipherie versinkt nicht in tiefem Schwarz und deckt nicht manches Detail zu.
Außerdem spart diese „Hart-Strahltechnik“ viel Dosis.
Bild 2.02a: Wichtiges Bild. Im Röntgen kann man unterschiedliches „Licht“ wählen:

Wieso kommen wir von „Kontrast“ auf kV?
KV ist ein wichtiger Faktor für den Kontrast.
z.B. 100 kV (in einer primitiven Nomenklatur: „harte Strahlung“). Diese Strahlung wird im Gewebe weniger geschwächt, macht deshalb weniger biologische Effekte, aber leider auch weniger Unterschiede zwischen verschieden dicken und dichten Strukturen. Folglich: wenig Kontrast.
50 kV (im unprofessionellen Slang „weiche Strahlung“). Diese Strahlung wird im Gewebe stärker geschwächt; sie bewirkt größere Kontraste, aber entsprechend dem höheren Dosisbedarf auch größere biologische Effekte.
Warum höhere Dosis? Diese Strahlung wird im Gewebe stärker geschwächt. Man braucht mehr um filmseitig/Bildverstärkerseitig die nötige Dosis zu bekommen.
In den ersten Jahrzehnten der Anwendung von Röntgenstrahlen wurden niedrige kV wegen der eindrucksvollen Kontraste hoch geschätzt.
Heute – und das ist ein wesentlicher Inhalt des Strahlenschutz-Kurses – fordern wir höhere kV und nehmen eine gewisse Verminderung der Kontraste (mehr Grau- in- Grau) in Kauf. Das ist in staatliche Verordnungen eingegangen: Wir werden durch die Richtlinien der Bundesärztekammer zu „Mindest-Kilo-Volt“ verpflichtet und dies wird von den ärztlichen Stellen kontrolliert. In Bayern sind diese bei der Landesärztekammer angesiedelt, In Hessen beim TÜV.
Der wichtige Zusammenhang noch mal anders erklärt:
Am Film (an der Speicherfolie oder am Bildverstärker) braucht man eine gewisse Dosis. Warum? Das Signal muss das Rauschen um einen bestimmten Faktor überschreiten; dieser Faktor ist auch nicht gegeben, sondern muss durch kluge Entscheidungen festgelegt werden.
– Bei „weicher Strahlung“ muss man auf der Röhrenseite eine hohe Oberflächendosis anwenden, um auf der Filmseite diese nötige Dosis zu erreichen.
– Die „härtere Strahlung“ „pfeift“ sozusagen mit geringerer Behinderung durch das Objekt; es bedarf einer geringeren Dosis röhrenseitig, um die erforderliche Dosis filmseitig zu erreichen.
„Röhrenseitig“ liegt der kritische Bereich, was den Strahlenschutz betrifft!
In diesem Bereich misst man die Oberflächendosis und/oder die Einfalldosis. Beide hängen eng zusammen; welche von beiden ist noch ein bisschen größer?
Zunächst eine ganz praktische Frage (für diverse Facharzt-Prüfungen):
Mit wie viel kV macht man ein Bild? (Wenn dies nicht in einen Automatik eingegeben ist.)
– 120 kV bei Thorax und Abdomen,
– 70 kV in der knöchernen Körperachse, Schädel bis Becken (nur bei der seitlichen LWS wären 70 kV noch zu wenig, besser 90kV).
Wer gar keine Kenntnisse hat, sage : Alles mit 120 KV; es ist nicht gänzlich falsch; er kann sich zumindest auf den Strahlenschutz berufen. Es entstünden sehr kontrastarme Bilder in der gesamten Körperachse. In der Peripherie der Extremitäten sogar ästhetisch und vor allem auch diagnostisch minderwertige Bilder. –
Ich rate ab zu sagen: ich mache alles mit 70 KV; damit wäre er 1950 noch durchgekommen; heute wird man ihm sagen, seine Vorgehen sei unverantwortlich, eine Wiedervorstellung vor die Prügungskommision nötig.
Bild 2.02b: Zwei Röntgenbilder einer Weintraube (Sylvaner;

ein Riesling hat häufig nicht so schöne Beeren).
– Eines ist mit 28 kV („sogenannte weiche“ Strahlung; so weich dass man sie beim Menschen am Knochen nicht verwendet)
– das andere mit 70 kV (für dieses kleinere Objekt bereits eine relativ „harte“ Strahlung) angefertigt.
Bei welchem der beiden Bilder wurde die „weichere“ Strahlung, also hier 28kV angewendet?
Der Strahlenschutz-Kurs z.B. in Würzburg ist für Sie besonders wichtig, wenn Sie „rechts“ gesagt haben! Dann müssen Sie einige Lücken auffüllen, und ich muss auch meine Hausaufgaben machen und mich fragen, warum ich mehrere Seiten umsonst verfasst habe.
Links ist die Aufnahme mit „weicher“ Strahlung. Sie macht diese charakteristischen kontrastreichen Bilder!
Große Nachteile:
– hohe Dosis,
– schwierig zu belichten; leicht über- oder (so wie hier) unterbelichtet
Aber die „weiche“ Strahlung hat (leider?) auch Vorteile: Schöne Kontraste; siehe die Darstellung des Traubenkerns (dünner Pfeil unten links).
Warum ist ein solcher Kern schwarz? –
Fettgehalt; „Fett in Wasser“ = relativ weniger dicht = strahlentransparenter = im Bild schwarz.
Rechtes Bild = „harte“ Strahlung: „Grau in Grau“.
Viel geringere Dosis! – Einfacher zu belichten. – Wird mit unterschiedlich dickem Objekt besser fertig.
Warum beantworten nicht wenige diese Frage falsch?
– Wir haben gehört, „harte“ Strahlung ist gut; – das linke Bild gefällt uns wegen seines (übertriebenen) Kontrastes.
Beide Aussagen werden zu einer Fehldiagnose verknüpft.
Bild 2.03: Rechts und links identische kV!
Ein weiterer Parameter ist variiert; nur einer! Welcher?
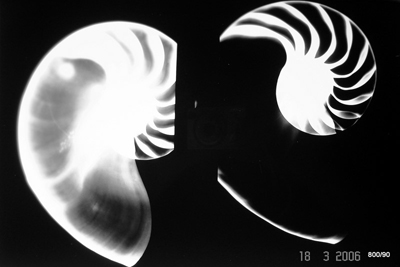
„Die Zeit“ ist eine richtige Antwort;
„mAs“ ist auch richtig.
Warum sind beide Antworten richtig?
Ein (Röntgen)-Gerät ist durch bestimmte Milli-Ampère, mA charakterisiert; (gerätetypischer Strom).
Wenn ich diese mA eine bestimmte Zeit abgreife, entsteht ein griffige Größe, das Produkt Milli-Ampère mal Zeit in Sekunden = mAs.
mAs ist der Dosis proportional.
Einfacher gesagt: Doppelte Zeit = doppelte mAs.
Noch einfacher gesagt: Der Unterschied zwischen beiden Bildern: Im rechten Bild wurde zweimal auf den Auslöse-Knopf gedrückt. Das ergab die doppelte Dosis.
2.4. Einblendung
Die zweitwichtigste Information in meinem Teil des Strahlenschutz-Kurses ist die Erklärung der Bedeutung der Einblendung (des Nutzstrahlenbündels) auf die bildwichtige Region. Das ist ein schwieriges Thema; es gibt tüchtige, sehr patente Leute, die es nicht verstanden haben.
Bild 2.4a: Häufig wird zu wenig eingeblendet, das bedeutet: Dosis verschwendet und Qualität verschenkt

Hier wurde falsch zentriert und die Einblendung auf der rechten Seite des Schädels (ausnahmsweise) übertrieben; das missglückte Bild demonstriert die Bedeutung der Streustrahlung. Man hofft, dass bei der forcierten Einblendung gar keine Strahlen das rechte äußere Ohr treffen. Diese Hoffnung ist etwas zu weit gesteckt. Siehe das Bild: die Streustrahlung erzeugt eine deutliche Darstellung dieser Weichteile. – Also: Sogar bei guter Einblendung besteht Streustrahlung; Diese ist nicht zu vermeiden; man sollte sie durch gute Einblendung kleinhalten, denn sie wird gigantisch bei der Vernachlässigung dieser Eiblendung!
Bei fehlender Einblendung haben wir viel mehr von dieser störende, sinnlose Strahlung . Warum „störend“? Weil sie sich auf das gesamte Bild auswirkt und das gesamte Bild verschlechtert.
Bild 2.04b: Ein Phantom (Wassertanks + Münze), zweimal aufgenommen; linke und rechte Bildhälfte sind mit identischen kV, mAs, identischem Abstand aufgenommen. Was ist variiert?

Die rechte Bildhälfte ist so schwarz, dass man kaum ein rundes etwas weniger schwarzes Gebilde erkennt. Man muss schon intensiv „einblenden“ (z.B. mit beiden Händen) oder den Bildschirm umstellen.
Viele haben gesagt: identischen kV, mAs, identischem Abstand also muss die Dosis gleich sein! Die Apparat und Röhre haben doch in beiden Fällen identisch das gleiche geleistet. – Es kann nicht sein, dass die rechte Bildhälfte total überbelichtet (schwarz) ist!
Doch! Es gibt eine einwandfreie Erklärung!
Im linken Bildteil: sorgfältige Einblendung; sie ist gut erkennbar.
Rechts: fehlende Einblendung. –
Fehlende Einblendung bewirkt
– einen drastischen Anstieg der Dosis (durch zu großes „bestrahltes“ Volumen) und
– einen Verlust der Kontraste durch die Streustrahlung.
Was sollen die Zahlen im Bild bedeuten?
Messung der Filmschwärzung mit dem Densitometer.
Dieses ist bekannt aus der Konstanzprüfung der chemischen Entwicklung. Es liefert dimensionslose Zahlen.
1 bedeutet: Die Stärke einer Lichtquelle wird durch den geschwärzten Film auf ein Zehntel reduziert.
2 bedeutet: eine Lichtquelle wird auf ein Hundertstel reduziert:
eine logarithmische Darstellung der Filmschwärzung.
C. 1 : Regeln im Röntgen
Klassische Regeln:
Summationseffekt, Silhouettenzeichen
Zunächst 3.1 Summationseffekt
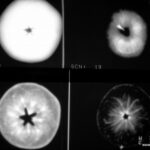
Bild 3.1a: Bei dieser Abbildung wurden alle Parameter – kV, mA, Abstand, „Verstärkung filmseitig“ – konstant gehalten.
Das Material ist „Apfel“
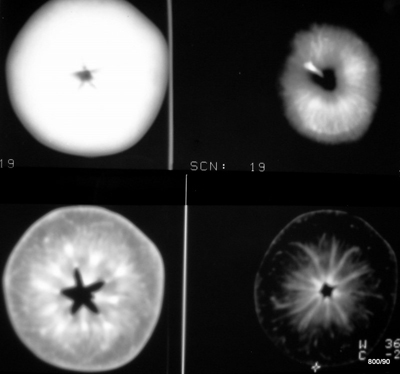
Was wurde variiert?
„Die Dicke des Objekts“ heißt die Antwort
Links oben: Ganzer Apfel;
Rechts unten: Eine Scheibe aus dem Zentrum;
Rechts oben: (stielnahes) Drittel,
Links unten: (mittleres) Drittel.
Warum hat die Apfelscheibe so viel Struktur?
Es ist ein Zwei-Komponenten-System aus Luft und „Fruchtfleisch“. Die Relation der beiden Komponenten variiert örtlich stark. Der Apfel ist ein Bluff; sein Volumen ist mit Luft aufgeblasen. Die Natur will ihn gut verkaufen.
Die Abbildung 3.1a ist die klassische Darstellung des Summationseffektes. Bei der Idee stand mir H. Pantoja Pate, vielen Dank Henrico !
Auch das Silhouettenzeichen wird illustriert. Läuft die Grenze von Apfel und Luft in Richtung vom Strahlengang, gibt es eine scharfe Abbildung.
Die Begriffe Summationseffekt und Silhouettenzeichen werden auf dieser Internetseite in den Beiträgen 04 bis 07 an der menschlichen Pleura ausführlich erklärt und bebildert.
Röntgenstrahlen werden umso stärker geschwächt, je dicker und dichter ein Objektanteil ist.
Schwächung bedeutet weniger Filmschwärzung; also Helligkeit im Bild.
(Paradoxerweise sprechen wir im Röntgen bei etwas Hellem im Bild von einer „Verschattung“; unsere Nomenklatur kommt aus der alten Durchleuchtungstechnik).
Praktisches Beispiel für den Summationseffekt: ein Stapel mit 10 Münzen macht einen helleren Fleck als eine einzelne Münze.
Klassische Fehldiagnose: eine große Lungenmetastase ist „heller“ als eine kleine; daraus sollte man nicht diagnostizieren, die dickere sei verkalkt. Das kommt regelmäßig vor. Diese Fehldiagnose missdeuten den Effekt in die andere Richtung: weil etwas etwas heller ist, überschäzt man diese beobachtung und glaubt gleich, es müsse etwas Besonderes im Spiel sein: Verkalkung.
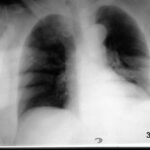
Bild 3.01b: Röntgen-Thorax. Was verschattet beide Lungenmittel- und -unterfelder? Fakt oder Artefakt?
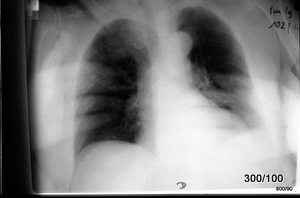
Wenn Ihnen das letzte Bild „Kopfzerbrechen“ gemacht haben sollte, ist es jetzt viel einfacher.
Ein grober Anwendungsfehler: Verschattung des Thorax durch beide Hände.
Warum sind die Fingerknochen kaum erkennbar? Durch Bewegungsunschärfe und durch die angewendeten 100 kV; die relativ „harte“ Strahlung, die die Unterschiede in der Ordnungszahl (Kalzium) schlechter darstellt als Unterschiede in der Dichte.
Es gibt weitere Qualitätsmängel.
Völlig unzureichende Einbleindung.
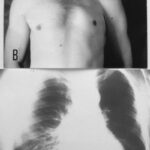
Bild 3.01c: 46 j. Mann; mäßiger Husten und geringes Fieber

Die „helle“ Lunge ist ein traditioneller Begriff und besagt: Eine – hier die linke – Lungenhälfte ist zu schwarz. Sie kostet Nerven, diese paradoye Nomenklatur. Rontgenologisch ist hier die linke Lunge eine Aufhellung (Helle Lunge); rein logisch ist diese Lunge schwarz!
Die rechte Lunge ist röntgenologisch verschattet. Von der reinen Logik ist diese Lunge relativ hell. Egal welche Nomenklatur wir anwenden, wir denken an bestimmte Diagnosen: Besteht eine Überblähung der linken Lunge z.B. durch einen Fremdkörper in einem Bronchus? Oder könnte eine krankhafte Verschattung rechts vorliegen, Pneumonie rechts?
Hier wurde die Diagnose durch den Blick auf den Patienten leicht gemacht.
Poland-Syndrom.
Der Patient hatte einen unkomplizierten Infekt,, der immerhin so hartnäckig war, dass jemand eine Röntgenuntersuchung für angebracht hielt. Der Überweiser hätte auf die Thoraxsymetrie hinweisen können; er nahm an, dass diese nicht übersehen wird.
Im rechten Unterfeld scheinen die Gefäße im Vergleich zur Gegenseite etwas betont; vielleicht eine leichte Betonung bronchialer Strukturen im Sinne der Peribronchitis, allerdings findet sich kein Aerobronchogramm, wie es bei der Pneumonie oft typisch ist.
Das Bild ist wie folgt zu deuten:
Diese rechte Lunge ist durch einen breiten Weichteil-Mantel (einen kräftigen Musculus Pectoralis) überlagert = Summationseffekt.
Auf der linken Seite dagegen besteht ein verdünnter Weitchteil-Mantel durch eine Aplasie des Musculus pectoralis
= (zusammen mit weiteren Zeichen = Kurzfingrigkeit = Brachydaktilie an einer der Hände) Poland-Syndrom. Es wurde von einem englischen Chriurgen im 19. Jahrhundert beschrieben. Die Brustwarze aud einer Seize soll oft ebenso wie der große Brustmuskel fehlen; hier stimmt unser Fall nicht ganz mit der Original-Beschreibung überein. – Unser Patient hatte keine Einschränkungen im Alltag; Er hat die Veränderungen sehr gut kompensiert. Er ist ein Zimmmermann.
Die größte Gefahr ist, ein Röntgenbild des Thorax falsch zu interpretieren. Das passiert nicht, wenn man den Patienten anschaut und mit ihm spricht. Er konnte tatsächlich berichten:“ wenn ich einen Röntgenbild bekomme gibt es immer Diskussionen, ob ich auf der rechten Seite eine Lungenentzündung habe“.
Typischer negativer Summationseffekt: Durch die geringere Weichteilüberlagerung erscheint diese linke Lunge schwärzer. Ähnliche Befunde gibt es auch bei Paresen oder bei Amputation des Armes; dann kann die entsprechende Lungenseite transparenter als die Gegenseite dargestellt sein. –
Läge tatsächlich eine einseitig „helle Lunge“ links vor, wäre das ein alarmierender Hinweis z.B. auf einen bronchialen Fremdkörper.
Lage von Herz und Mediastinum sind ein Argument für eine ganz normal belüftete linke Lunge. Dieses Argument hätte aber für sich alleine keine Beweiskraft. –
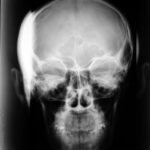
Bild 3.1d: 2x Rö. Schädel seitlich.
„A“ 34-j.Mann, sehr heftige Schmerzen in Kopf und Rachen.
„B“ Gesunder Pat zum Vergleich.

Bild B ist ein Normalbefund eines Gleichaltrigen, er soll und wird die Antwort erleichtern. Man sollte der Diagnose näherkommen, zumal der Patient schon mehrere Ärzte konsultiert hat. Diese konventionelle Röntgenuntersuchung hätte ausgereicht, zumindest einen wichtigen Teilbefund zu erheben.
Zuerst die allgemeine Frage: Warum ist der seitliche Schädel A nicht gut eingestellt?
Welcher Befund in A ist grob pathologisch?
Nicht optimal seitlich eingestellt: Die Kieferköpfchen und die äußeren Gehörgänge sind nicht übereinander projiziert.
Das wäre aber keine Erklärung für den entscheidende Befund:
Die Totalverschattung der Sinus sphenoidales (und Verdacht auf eine weichteildichte Raumforderung im dorsalen Nasopharynx).
Ersatz von Luft durch „Weichteil“: also klassischer Summationseffekt.
Erst die Histologie aus der Raumforderung im Rachen wies nach, welche (in diessem Fall seltene) Erkrankungen sich in den großen pneumatischen Höhlen raumfordernd breitgemacht hatte: Morbus Hodgkin der Keilbeinhöhlen.
C. 2 : Regeln im Röntgen, Fortsetzung

Bei dem Fremdkörper in Projektion auf das Darmbein handelt sich offenbar um den gläsernen Anteil einer Glühbirne. –
Frage des Chrirurgen: Befindet sich dieses Objekt äußerlich
oder tatsächlich im Abdomen?
Zuerst schaut man den Patienten genau an und stellt ihm mit gebotener Vorsicht einige Fragen.
Diese Inspektion des Patienten wird durch einen röntgenologischen Beweis vorweggenommen und erweitert.
Dieser setzt etwas voraus, was alle LeserInnen dieses Beitrags mitbringen: die Kenntnis des Summationseffekts.
Fremdkörper eindeutig intraabdominal.
Würde sich diese Glühbirne außerhalb des Abdomens befinden, hätte sich die Strahlenschwächung des gesamten Objekts mit der des Abdomens addiert.
Die Glühbirne hätte sich in allen Bereichen geringfügig heller, keinesfalls aber dunkler, als das umgebende Abdomen dargestellt. –
Da die Glühbirne aber Weichteile verdrängt, nimmt sie vom Bild etwas an Strahlenschwächung weg. Sie nimmt in ihrem Zentrum mehr weg, als sie durch das Glas hinzugibt. Lediglich in einem schmalen Randbereich gibt sie mehr hinzu als sie wegnimmt. Nur dort resultiert die dünne, helle Randkontur.
Bild 3.2a: Warum sehen wir bei diesem Kind den unverkalkten Knorpel des prox. Femur rechts so gut?
Es war zur Erholung eine etwas leichtere Frage: Es handelt sich um ein Präparat. Der Knorpel wird von Luft und nicht von Weichteilen umgeben. Somit erscheint der Knorpel erheblich dichter als die Umgebung und zeigt deshalb auch eine schöne Silhouette, was für eine Röntgenaufnahme am lebenden Kind ganz untypisch wäre; er ist gegenüber der Luft-Umgebung relativ hell. (Ich rede von „hell“ im normalen Sinn des Wortes, nicht in der historischen Nomenklatur der Radiologie, die unter Aufhellung etwas im Röntgenbild Schwarzes versteht). Aber nicht so hell wie der bereits verkalkte Knochenkern im Femurkopf oder Schaft.
Alles im Röntgenbild ist „relativ“. Um es nochmal zu wiederholen: Wäre der Knorpel von Weichteilen umgeben, würde er sich nicht abgrenzen (keine Silhouette) und der geringe Dichte Unterschied zu den Weichteilen würde bei einem Übersichtsbild nicht bemerkt werden können. Er erschiene nicht „relativ hell“.
Welche schönen Möglichkeiten haben wir in diesem Lebensalter mit der Sonographie.
Bild 3.2b: 48-j. Patientin; beim Versuch aussteigen aus dem Auto im Sicherheitsgurt unglücklich verhakt. Aus dem Auto gestürzt.
Die Patientin hat Schmerzen; kann nicht auftreten. Rö. Talus seitlich.
Distale Fibula und Innenknöchel waren klinisch unauffällig. –
Die seitliche Röntgen-Aufnahme ist atypisch eingeblendet und auf den Talus konzentriert. Gibt es allein aus dieser (schlechten) Aufnahme einen richtungsweisenden Hinweis?
Ja! Die Silhouetten von Taluskopf und Os Naviculare passen nicht zusammen. Artikulierende Silhouetten müssen überall, auch hier im Chopart´schen Gelenk, harmonisch übereinstimmen, sozusagen parallel verlaufen.
Hier liegt eine Luxation vor. (Wer den Fall 1.05 studiert hat, dem fällt die Diagnose leicht). Wir werden noch eine zweite Ebene mache und evt eine CT; wird letztere dem Chirurgen bei der Repasition und Fixierung helfen?
3.3 Bedeutung der zweiten Ebene
Bild 3.3:
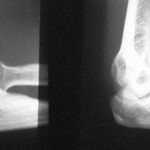
Linkes Bild: Rö. Ellenbogens (seitlich) nach Unfall.
Rechts: Reposition

Die Achse des Radius trifft im linken Bild nicht das (hier leider etwas schwierig abzugrenzende) Zentrum des Capitulum humeri.
Eindeutige Luxation des Radiusköpfchens.
Rechtes Bild: Nach Reposition gelenkgerechte Stellung. Eine Linie mitten durch den Radius geht mitten durch das hier besser zu sehende Capitulum humeri.
Für die Bedeutung der zweiten Ebene gibt es verschiedene Beispiele: Ellenbogen, Handgelenk, Sprunggelenk, proximalen Femur;
das wird im Kurs an einer Reihe weiterer Beispiele belegt.
Bild 3.03a: Die Bedeutung der zweiten Ebene am mathematischen Modell

In nur einer Ebene versagt das Röntgenverfahren oft. Man weiß nicht genau wie die Körper tatsächlich geformt sind. Iste es nur die mangelhafte Übung und Vorstellungskraft, oder hat das Röntgenverfahren auch gewisse Schwächen, die hier demonstriert werden?
Bild 3.03b:
Die zweite Ebene bringt die eindeutige Auflösung: Es handelt sich um Kegel, Walze, Würfel und Kugel.

Bild 3.03c:
Verletzung mit einem Beil.
Röntgen. Finger in zwei Ebenen;

Natürlich steht der klinische Befund im Vordergrund, was auch im Kurs immer wieder herausgestellt wird. –
Betrachten wir die Röntgenuntersuchung ohne den klinischen Zusammenhang:
Die seitliche Aufnahme alleine (rechtes Bilds) hätte zur Fehldiagnose geführt.
Die a-p Aufnahme (Links) zeigt das Ausmaß der direkten knöchernen Verletzung.
Soweit einige Gedanken zum Kurs
zum Informieren, Vertiefen, Diskutieren, Korrigieren.
Die Veranstalter des Kurses in Würzburg, werden sie gerne im schönen Welzhaus (Klinikstraße) In der Nachbarschaft zur Röntgen-Gedächtnisaätte, dem Ort der Entdeckung willkommen heißen.





















2 Kommentare. Hinterlasse eine Antwort
Das habe ich im Zug /RE von Lindau nach München verbessert. Und ich war höchst zufrieden, dass ich Verbindung zum Netz hatte. Es gibt doch Fortschritte, die die Arbeit erleichtern. Sich machen es möglich, die Absicht etwas an Erfahrung nicht nur weiterzugeben wollen, sondern es auch zu realisieren. WGHS
Ich würde gerne diese Fälle, es sind ja kleine Quiz-Aufgaben der KI vorlegen.
Hat Sie gelernt und gesammelt? Ich habe ja seit 1995 in Vorträgen solche Fragen gestellt. Habe häufig ähnliches im Netz gezeigt. Kann KI so ihr sehr großes Gedächtnis ausnutzen? WGHS