14.11.25/16-12-25
Es handelt sich um 4 Beiträge mit dem Thema „Pleura“. 04 ist der 1. er behandelt die anatomischen und physiologischen Grundlagen von Ripp- und Lungenfell, sowie eine einzige krankhafte Veränderung: den Pneumothorax. Dieser Beitrag ist im Gegensatz zu den 3 nächsten stark für medizinische Laien ausgerichtet; die Beiträge 05-07 bedürfen grundlegender Kenntnisse. Diese 3 Beiträge sind auch mit den arabischen Ziffern I-III gekennzeichnet. Der folgende II behandelt Ergüsse zwischen den Pleura Blättern die nicht zurückgehen sondern zu chronischen Erkrankungen werden. Sie sind gefährlich, weil hier die oftmals entzündliche Grundkrankheit zurückkommen kann.
Fälle 41-45: Auswirkungen des Fibrothorax
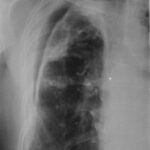
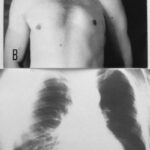
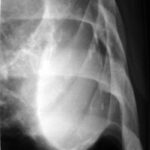
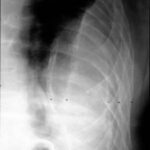
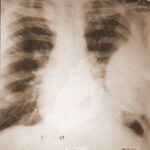
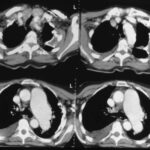
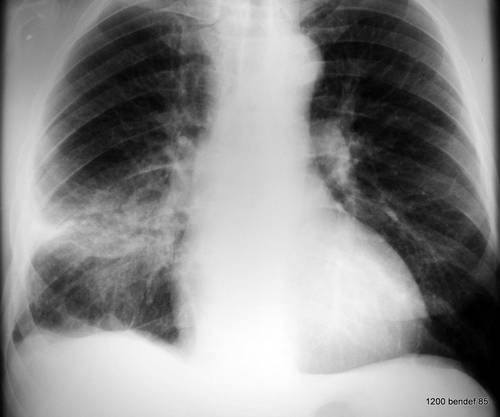
41. Nächster Fall. Vorgeschichte eines linksseitigen Pleuraempyems; kürzlich eine kleine Pneumonie auf der rechten Seite.
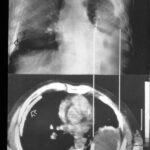
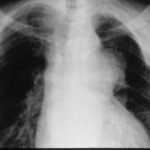
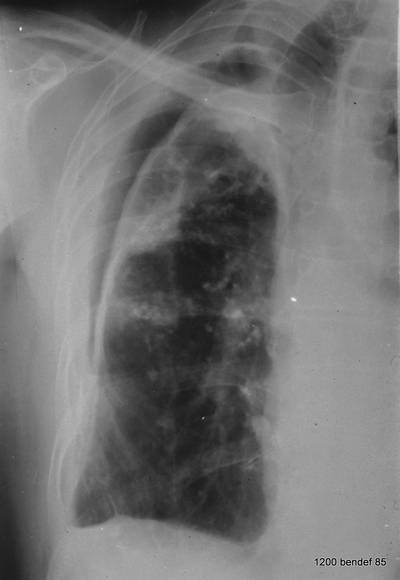
Auf den ersten Blick: Masse im linken Hilus? Wahrscheinlich Bronchialkarzinom?
Bild 41: Auf den ersten Blick: Masse im linken Hilus? Wahrscheinlich ein Bronchialkarzinom?
Vorsicht! Es gibt einen weiteren Befund; auch der ist keine Banalität, zwar nicht maligne aber weitaus ernster, als viele denken: Verkalkung am oberen Rand des linken Lungenfeldes.
Was sollen wir als Nächstes tun?
Früher wäre die erste Idee „Fluoroskopie” gewesen. Heute führen wir jedoch eine CT durch. – Mit Kontrastmittel?
„CT mit Kontrastmittel” beantwortet die Frage: Handelt es sich um eine Gefäßstruktur? Wird das Gewebe mit Blut versorgt?
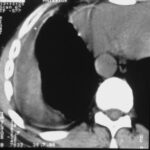
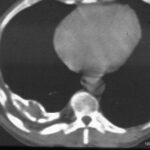
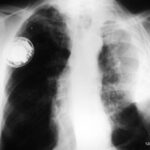
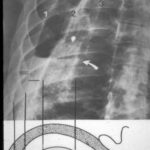
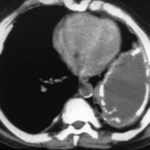
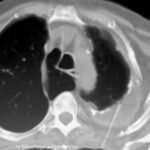
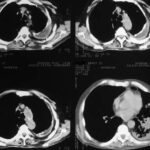
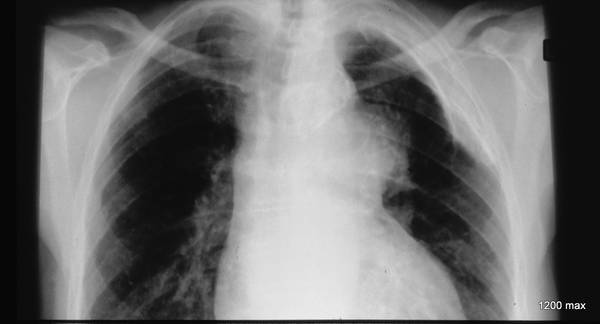
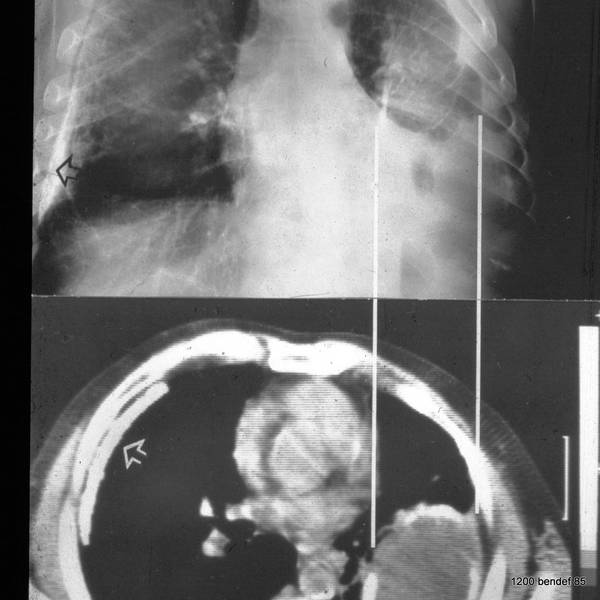
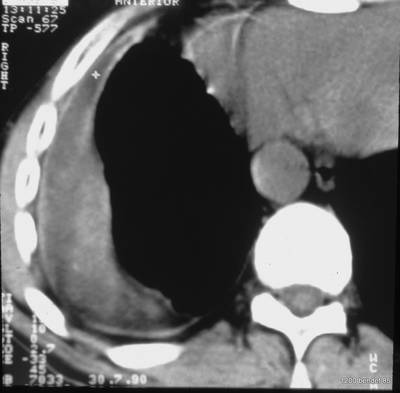
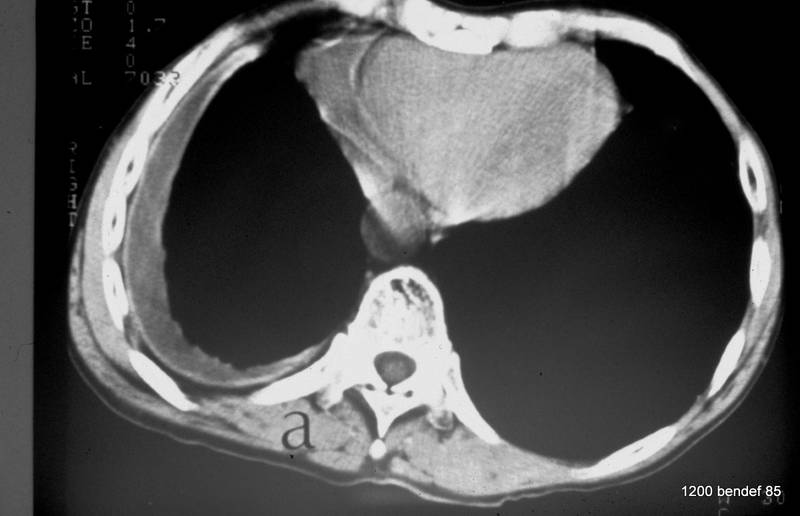
Bild 42: Gleicher Patient. Was finden wir in der kontrastverstärkten CT?
Kein Tumor, aber eine ausgeprägte Erweiterung der Pulmonalarterie. Die Erweiterung des Gefäßvolumens entspricht der Spannung der pleuro-pulmonalen Narben.
Wir sehen eine Pleuranarbe im oberen Lungenfeld und sogar einen kleinen, persistierenden Erguss zwischen den beiden verkalkten Pleurablättern. –
Nebenbei bemerkt waren die morphologischen Befunde der Pulmonalklappenfunktion und der Druck in den großen Gefäßen normal.
Ein neuer Zufallsbefund ist ein kleiner rechtsseitiger dorsaler Pleuraerguss, wahrscheinlich im Zusammenhang mit einem kürzlich durchgemachten Fall von Pneumonie.
43. Bei verkalkter Pleura denken wir an eine Krankheit der Pleuren. Leider besteht bei vielen der Reflex „verkalkte Pleura = ausgeheilte Erkrankung“. Im folgenden wird immer wieder darauf hingewiesen, dass diese Annahme unberechtigt ist, ja sogar die richtige Diagnose verzögert.
(Im folgenden folgt einer der seltenen Fälle, wo der Pleurakalk die Diagnose behindert.)
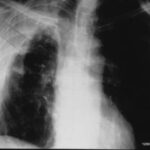
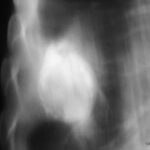
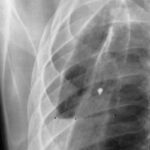
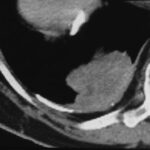
Bild 43: Neuer Patient. Könnte die Masse ein persistierender Erguss oder fibröses Gewebe sein?
Ein Neoplasma; in diesem Fall handelt es sich um ein peripheres Bronchialkarzinom.
Die Aufmerksamkeit wurde durch den Pleurabefund abgelenkt.
Könnte die Masse ein persistierender Erguss oder fibröses Gewebe sein?
Nein, sie ist zu unregelmäßig geformt und zu inhomogen.
Ist ein weiterer Tumor möglich? Ja, Mesotheliom (beachten Sie die Zwerchfellverkalkung, besteht ein Verdacht auf Asbestose?).
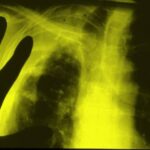
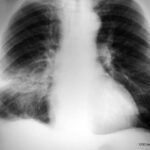
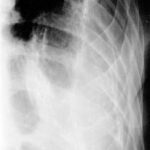
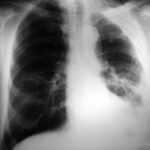
44. „H. E.” Er leidet an akutem Fieber, Husten und erhöhtem CRP. – Seit 20 Jahren Fibrothorax. Sie beobachten Anzeichen im Zusammenhang mit Fibrothorax.
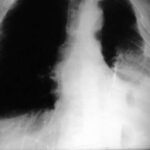
Bild 44: „Alter“ Tuberkulosepatient. Welche Diagnose stellen Sie?
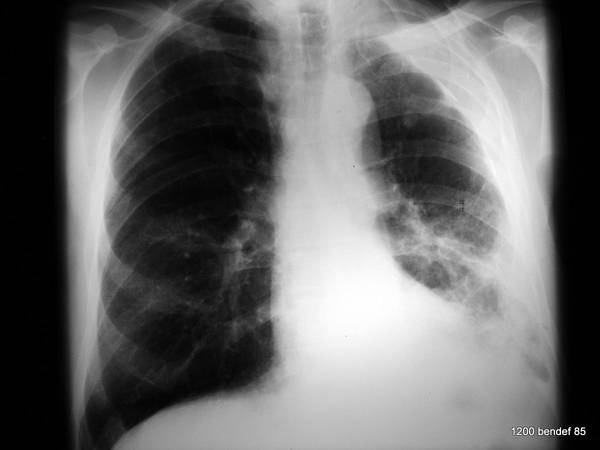
Der „Fibrothorax“ mit verkalktem innerem und äußerem Rand erzeugt eine ungewöhnlich breite Verschattung im linken oberen und mittleren Feld. Zusätzlich kann man streifige Verschattungen im linken unteren Feld erkennen.
Das nächste Bild ist Teil der CT-Untersuchung.
45. Die unregelmäßige Verschattung im linken Unterlappen wird in anderen Schichten mit einem positiven Aerobronchogramm (Darstellung der Bronchien durch ihren Luftgehalt und die Verdichtung des Gewebes drumherum) dargestellt. Es wird hier nicht gezeigt. Eine Pneumonie ist die wahrscheinlichste Ursache für dieses Zeichen vor allem bei dem klinischen Bild.
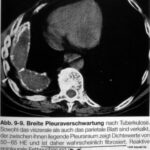
Bild 45: Gleicher Patient. Was steckt hinter der Verschattung?
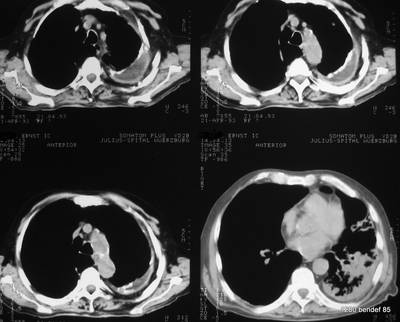
Wie beschreiben Sie die Läsion im oberen Bereich der linken Thoraxhälfte (linker Hemithorax) ?
Oben: Persistierender Erguss zwischen beiden verkalkten Pleurablättern. Personne fand heraus: Er kann in einigen Wochen oder einigen Jahren reaktiviert werden, möglicherweise erst nach vielen Jahren. Nur leichte Verkalkung der parietalen Pleura; aber sie ist vorhanden. Es gibt keinen Hinweis darauf, dass die parietale Pleura nicht verkalkt sein könnte.
(Unten: zusätzlich und neu eine Pneumonie.)
Fälle 46-50: Drainage, Thorakotomie bei Fibrothorax
Bild 46: Aspiration des Chronische Empyems. Welche Methode sollte durchgeführt werden, um festzustellen, ob der persistierende Erguss infiziert ist? Welche Lagerung des Patienten ist am besten?
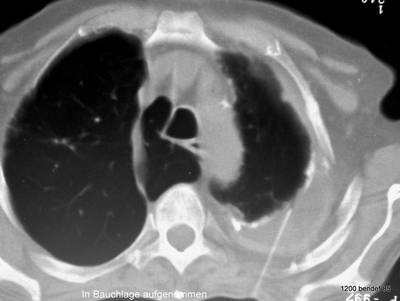
Punktion.
Sie wird in Bauchlage durchgeführt. Wir sehen das Bild in Rückenlage gedreht. Die Nadelrichtung vermeidet die großen Gefäße. Es wurde proteinreiche Flüssigkeit gefunden, die Bakteriologie war negativ.
Merksatz:
Bildgebende Verfahren geben keine Antwort auf die Bakteriologie persistierender Ergüsse. Trotz jahrzehntelanger Sterilität kann der Erguss plötzlich infektiös aktiviert werden, ohne dass ein morphologischer Hinweis vorliegt.
Neuer Patient 47:
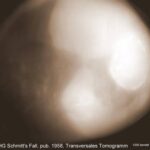
Vor vielen Jahren, im Jahr 1958, wurde dieser Fall im „Tuberkulose Arzt“ veröffentlicht. Der Autor, HG Schmitt, wäre heute über 100 Jahre alt. Er hatte den Patienten erstmals 1944 gesehen.
Der Mann war zu dieser Zeit 38 Jahre alt. Das alte Röntgenbild (in Niedrig-KV-Technik) zeigt keine Verkalkungen.
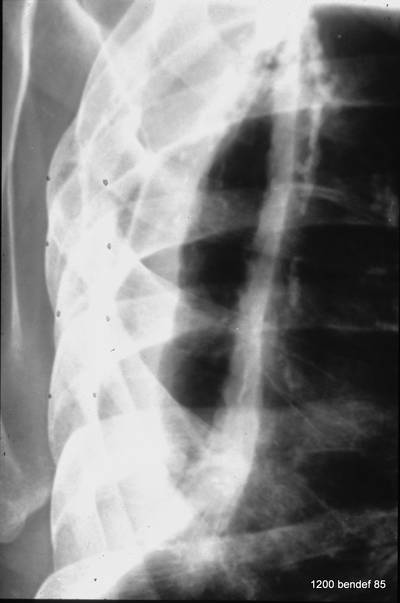
Bild 47: Dieser Patient markierte den Beginn von H.G. Schmitts Interesse an der Pleurapathologie. Welche (falsche) Diagnose wurde wahrscheinlich zuerst gestellt?
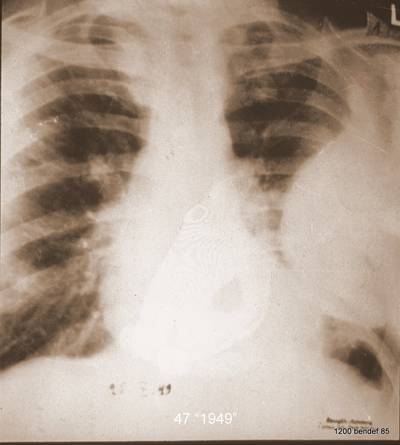
Man vermutete eine neoplastische Masse. Ihre Antwort ist richtig.
Die technischen Kriterinen dieser Aufnahme sind heute nicht mehr zulässig. Stellen Sie sich vor, bei diesem Röntgenbild wurden 60 kV angewendet. Sehr ungünstig für den Strahlenschutz. –
Das nächste Bild zeigt eine einfache Methode, die neue Informationen liefert.
Eingeblendete „Zielaufnahme“, 120 kV und Bucky-Potter-Raster – damals ziemlich ungewöhnlich – zeigen eine große, homogene, kugelförmige Verschattung, die von einer verkalkten Schale umgeben ist. Die Graustufen sind invertiert.
Bild 48: Welche Untersuchungen würden wir heute anfordern?
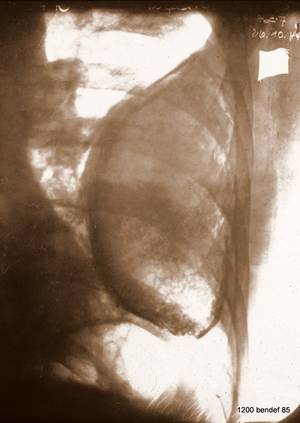
Sonografie und CT. Beide Verfahren existierten damals noch nicht. Sie würden einen chronischen, persistierenden Erguss, begrenzt durch verkalkte viszerale und parietale Pleura, nachweisen. Beachten Sie die nicht verkalkte Schicht zwischen der parietalen Pleura und der inneren Thoraxwand.
Im Jahr 1953 führten sie die folgende Untersuchung durch:
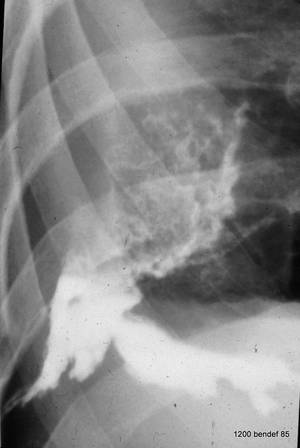
Bild 49: Eine konventionelle axiale Tomografie. Was ist sichtbar?

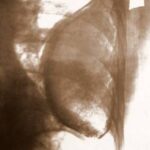
Ein medizingeschichtliches Kuriosum. Wir sehen die Wirbelsäule, die Aorta descendens, den Herzschatten und den voluminösen persistierenden Erguss, der von einer verkalkten Schicht umgeben ist. Das nächste Bild zeigt das Röntgenbild des operativen Präparats.
Bild 50: Operatives Präparat mit der Hülle aus unregelmäßig verkalktem Bindegewebe.

Fälle 51-55: Missverständnisse bezüglich der Pleura
Bild 51 stammt aus einem unserer aktuellen Lehrbücher.
Auf der einen Seite wurden die Verkalkungen der parietalen und viszeralen Pleura korrekt beschrieben.
Doch der Raum zwischen den beiden Pleurablättern wird als „wahrscheinlich fibrotisch“ beschrieben, weil der Autor „Messungen“ zwischen +45 und +60 Hounsfield-Einheiten (HU) vorgenommen hat.
Es ist unsicher, ob die Densitometrie in einem Scan mit Artefakten (Herz und Atmung) und in einer Region, die so nahe an knöchernen Strukturen liegt, zuverlässig ist. – Trotzdem liefert diese eher hohe Dichte kein Argument gegen Flüssigkeit.
Die Diagnose „wahrscheinlich fibrotisch“ ist Unsinn.
Wichtige Befunde wie
– Verlagerung des Herzens,
– Volumenreduktion des rechten Thorax,
– Rippenpathologie
werden nicht beschrieben.
(Siehe Literatur zur Densitometrie.)
Pleuraverkalkungen sind kein harmloser Residualbefund, wenn – wie hier – ein zugrunde liegender Erguss damit verbunden ist. Personnes Langzeitbeobachtungen von persistierenden Ergüssen mit verkalkter Pleura zeigen, dass sich bei 66 von 72 Patienten (91,2 %) Fisteln entwickelten, die mit dem Bronchialsystem kommunizierten oder die Thoraxwand durchdrangen.
Ein weiteres weltweites Missverständnis betrifft die nicht verkalkte Schicht zwischen der parietalen Verkalkung und der inneren Thoraxwand. In vielen Büchern wird diese als parietale Pleura interpretiert; dies führt zu der Annahme, dass die parietale Pleura nicht verkalken könne, die viszerale Pleura jedoch schon. Das ist Unsinn. Es führt zu einem falschen Verständnis der Anatomie beider Pleuren. Der frühere (oder persistierende) Pleuraraum wird dabei falsch lokalisiert. –
Beachten Sie: Beide Pleuren können verkalken.
Bild 51: Missverständnis aus einem deutschen Lehrbuch „Wahrscheinlich fibrotisches“ Gewebe zwischen beiden Pleuren .
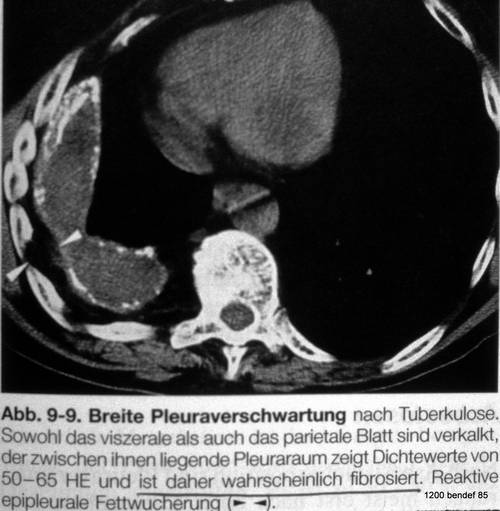
Neuer Fall (52) eines 56-jährigen Mannes mit beidseitiger tuberkulöser Pleuritis vor 26 Jahren.
Die PA-Aufnahme zeigt einen einfachen verkalkten Fibrothorax auf der rechten Seite. Es gibt keine Flüssigkeit, die die beiden Pleurablätter trennt, da diese entweder durch fibröse Adhäsionen aneinanderhaften oder einfach nebeneinander durch eine dünne, nicht verkalkte Schicht liegen.
Auf der linken Seite ist eine auffallend dicke Verschattung mit Verkalkung sowohl des medialen als auch des lateralen Randes zu sehen. Anzeichen für einen persistierenden Erguss umfassen die ungewöhnlich dicke Verschattung im Bereich der Pleuren, das Vorhandensein von zwei verkalkten Pleurablättern und die Bildung einer Höhle anstelle einer vollständigen Auslöschung des Pleuraraums.
Bild 52: Der sehr geeignete Fall, um die Probleme beider Pleuren zu verstehen
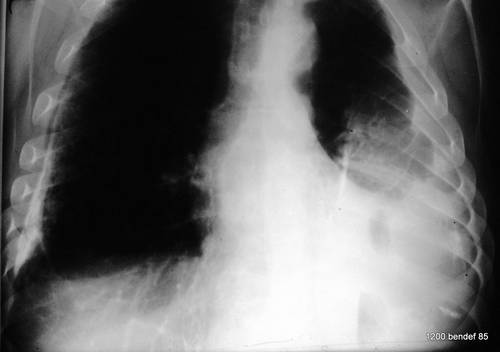
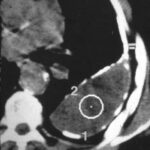
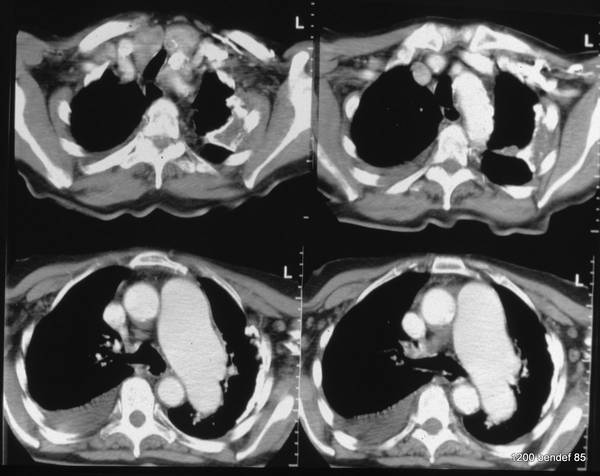
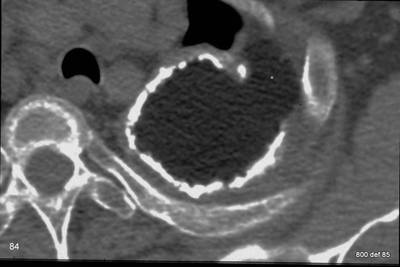
Bild 53: CT des gleichen Patienten. Restempyem („Höhle“) im linken Hemithorax,
einfacher verkalkter Fibrothorax ohne Höhle im rechten Hemithorax
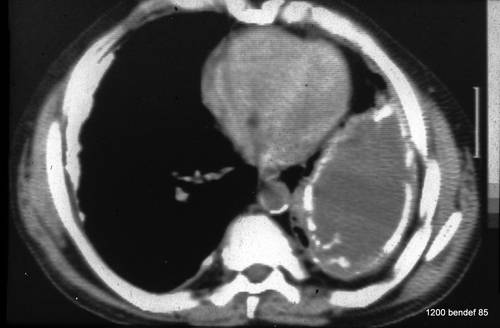
Der CT-Scan des Patienten in Fall 52 zeigt eine große, kugelförmige Flüssigkeitsansammlung, die auf die linke Pleurahöhle beschränkt ist. Beide Pleurablätter sind verdickt und teilweise verkalkt. Die Dichte innerhalb der Höhle (+34 HU), die Homogenität und das Fehlen einer Kontrastmittelanreicherung deuten darauf hin, dass die Flüssigkeit proteinreich ist. Überschätzen Sie nicht die absoluten HU-Werte (Artefakte sichtbar in der Nähe des Herzens und der Aorta). Die nicht verkalkte Schicht zwischen der inneren Thoraxwand und der verkalkten parietalen Pleura zeigt Absorptionswerte von –80 bis –100 HU, was darauf hindeutet, dass sie fettgewebsreich sein könnte. Diese Schicht ermöglicht eine gewisse Atembeweglichkeit.
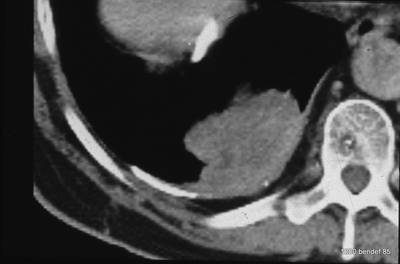
Bild 54: Der gleiche Patient. Synopsis von Röntgenbild (52) und Computertomografie (54)
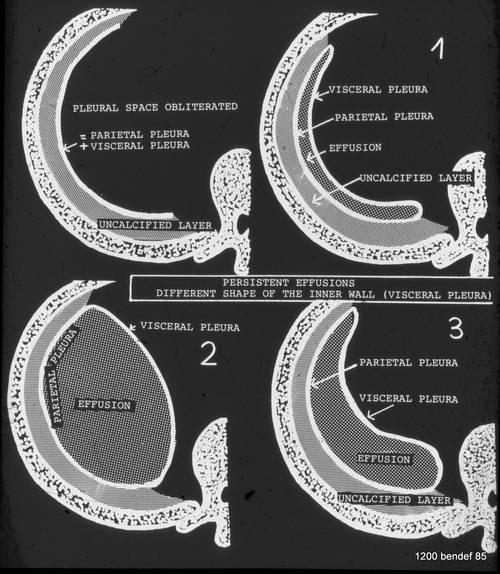
Die Form eines Restergusses/chronischen Empyems wird durch die Menge des Inhalts bestimmt.
Bei einfachem verkalktem Fibrothorax liegen beide Pleurablätter nebeneinander (ob verwachsen oder nicht). Im Falle eines persistierenden Ergusses sind die Pleurawände getrennt. Die Grenze der inneren Wand (viszerale Pleura) wird durch das Volumen des Ergusses bestimmt (1-3).
Einfache Diagnose: Ein großer Inhalt führt zu einer nach innen gewölbten viszeralen Pleura (2), wie in den Bildern 52-54 gezeigt. –
Der nächste Fall zeigt eine nach außen gewölbte viszerale Pleura.
Bild 55: Die Flüssigkeitsmenge formt die viscerale Pleura
Fälle 56-60: Fluoroskopie (Durchleuchtung) und CT zur Diagnose ?
Die Diagnose ist nicht einfach. Die Situation ist wie folgt: Im Thorax-PA-Bild sehen wir zwei oder sogardrei Linien, die parallel zur Brustwand verlaufen. Eine Linie ist typisch für eine einfache Pleuraverklebung.
Denken Sie daran: „Mehr als eine“ Linie ist verdächtig.
Dieser 30-jährige Mann (Fall 56) stellte sich mit Dyspnoe vor. Vor 9 Jahren erlitt er eine durchdringende Brustverletzung und wurde wiederholt mit blutigen Ergüssen in der linken Pleurahöhle ins Krankenhaus eingeliefert. Die Drainagetherapie war nicht ausreichend durchgeführt worden.
In den letzten 5 Jahren wurde auf der Grundlage von Standard-PA-Aufnahmen fälschlicherweise die Diagnose eines „verkalkten Fibrothorax“ gestellt. Die Pleuraverschattung ist ungewöhnlich dick für einen einfachen Fibrothorax und enthält mehrere axiale Linien. Diese sind ein Hinweis auf einen persistierenden mantelartigen Erguss. Eine Pleurapunktion bei 5 cm Tiefe stieß auf Widerstand. Jenseits dieser Tiefe konnte eine klare, proteinreiche Flüssigkeitsansammlung gewonnen werden; diese wurde teilweise durch Luft ersetzt.
Wir kennen zwei Linien, die parallel zur inneren Brustwand verlaufen. Woher kommt diese mysteriöse dritte Linie?
Was ist die horizontale Linie zwischen den beiden Punkten?
Wie dick ist die Höhle?
Was ist die Opazität?
Bild 56: „Mehr als eine“ Linie ist verdächtig. Was ist die dritte Linie?
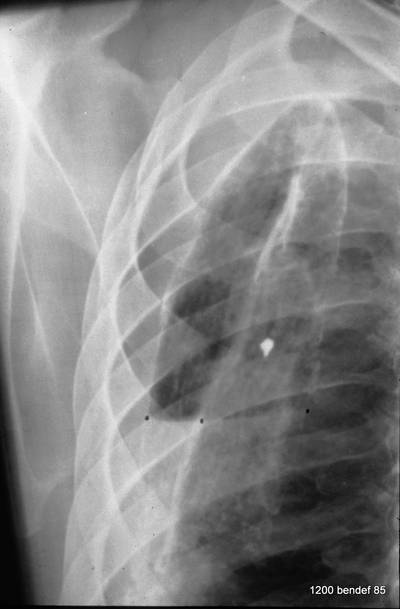
Die Fluoroskopie ergab, dass die dritte Linie viel mehr eine dorsale Struktur war (3 im nächsten Bild). Es handelt sich um die Projektion der tangentialen Faltenbildung der parietalen zur viszeralen Pleura.
Infolge der Punktion und der teilweisen Füllung mit Luft besteht ein partieller sero-Pneumothorax.
Was könnte eine Zusammenfassung für diesen lehrreichen Fall sein?
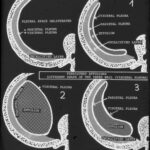
Bild 57 (beschriftet und erklärt Bild 56):
picture 57: explains 56
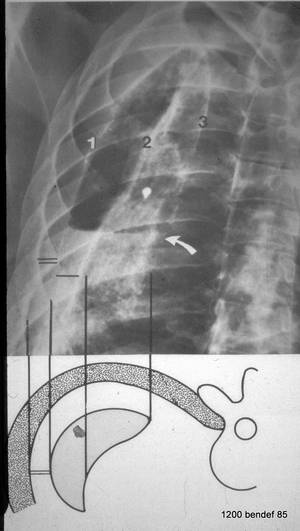
- Pleura parietalis
- Pleura visceralis
- Dorsale Falte der parietalen zur viszeralen Pleura
Einfacher Balken: Dicke der Höhle.
Doppelter Balken: Unverkalkte Schicht zwischen der Pleura parietalis und der Thoraxwand.
Der Flüssigkeitsspiegel (gekrümmter Pfeil in Bild 57) ist deutlich sichtbar. Der „einfache Balken” markiert den axialen Durchmesser der verbleibenden Höhle; der doppelte Balken markiert die „berühmte” unverkalkte Schicht zwischen der Pleura parietalis und der inneren Brustwand. Das Volumen des Ergusses ist nicht so groß wie in den Bildern 52-54.
Bild 58: Neuer Patient. Was bedeuten die kleinen Punkte? Wie viele pleurale verkalkte Linien, wie viele Konturen der Rippe?
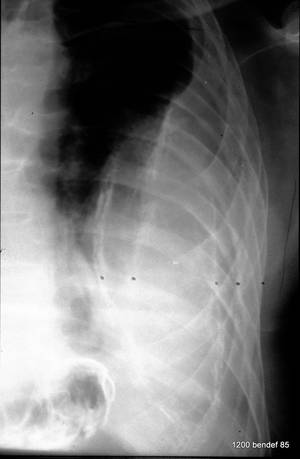
Innerhalb der großen Pleuraverschattung sind drei verkalkte Linien markiert, die parallel zur Thoraxwand verlaufen. Der innere und äußere Rand der Rippe ist ebenfalls markiert.
Um mit diesem Patienten fortzufahren.
Bild 59: Leichte Rotation des Patienten aus Bild 58 in Richtung LAO-Position.
Was hat sich im Bild verändert? Was blieb unverändert?
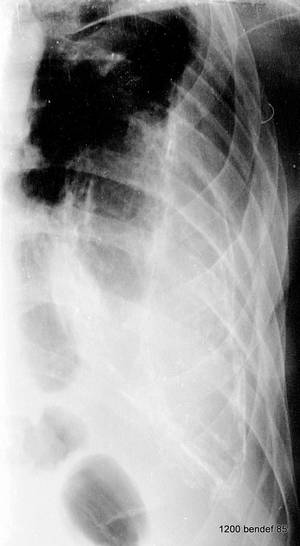
Die große Masse ist unverändert. Auch die kleine, nicht verkalkte Schicht innerhalb des inneren Rippenkonturs hat sich nicht verändert.
Es gibt jedoch eine Veränderung in der Distanz und relativen Lage der drei verkalkten Bänder.
Dies ist ein typischer Befund bei Empyemen dieser Form in der rotierenden Fluoroskopie. Im CT (nächstes Bild) ist es leichter zu verstehen.
60 CT: Großer Erguss, umgeben von beiden verkalkten Pleurablättern. Wir verstehen die unterschiedlichen Ergebnisse in den Fluoroskopie-Projektionen:
In verschiedenen LAO-Rotationen erzeugt die parietale Pleura in unterschiedlichen Projektionen nur einen Schatten. Abhängig von der Projektion zeigt die gewellte **viszerale Pleura** unterschiedliche Ergebnisse: entweder zwei Schattenlinien, eine oder gar keine.
Bild 60: 1 = parietale Pleura;
2 = viscerale Pleura. Verlassen Sie sich nicht auf die gemessenen HU-Werte des Empyem-Inhalts.
Die Doppellinie zeigt das Gewebe zwischen Rippe und parietaler Pleura.

Fälle 61-65: CT und Fluoroskopie bei chronischen Empyemen
Bild 61: Neuer Fall. PA-Röntgenaufnahme: Unklare (pleurale) Masse. Schrumpfung? Was würden wir zur Diagnose ohne CT tun?
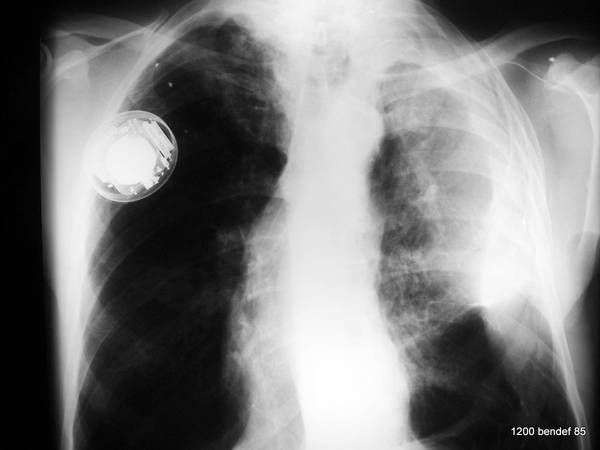
Siehe 62.
Bild 62: Gleicher Fall: Nur kleine Änderung in der Projektion. – Wie ist der Patient rotiert? Was können wir in dieser Projektion deutlich sehen?
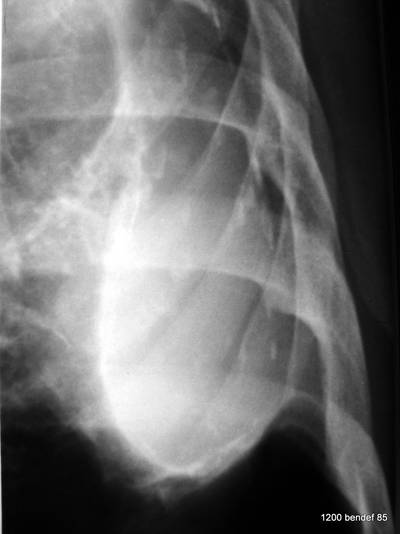
Wir sehen eine leichte Rotation in Richtung einer LAO-Projektion. Sie zeigt deutlich die verkalkte äußere und innere Wand der Masse:
Klassischer persistierender Erguss mit verkalkter innerer und äußerer Wand.
63. Dieser neue 43-jährige Patient erlitt vor 70 Jahren eine Granatsplitterverletzung und hatte ein persistierendes Pleuraempyem. Der Prozess blieb klinisch stumm. (Achtung: Wir haben eine Auswahl von Patienten, die sich nicht reaktiviert haben.) Wiederholt wurde ohne Wissen über ältere Röntgenaufnahmen eine neue Pneumonie diagnostiziert. Die Vorgeschichte wurde nicht ausreichend untersucht.
Bild 63: Neuer Patient. Routineröntgenaufnahme präoperativ. Ist es wirklich eine Pneumonie?
Unregelmäßige Verschattung, aber kein Aerobronchogramm. Wir möchten eine andere Projektion und/oder ein CT sehen.
Bild 64: Dies ist eine konventionelle Tomografie von Patient 63; der Patient liegt auf dem Rücken und hebt seinen rechten Hemithorax, sodass er eine RAO-Position erreicht. Was sehen wir?
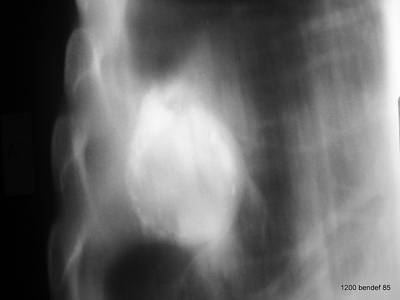
Wir sehen eine Masse, die von unregelmäßigen Verkalkungen umgeben ist; wir erkennen das klassische Abstandhalten von der Brustwand. Die benachbarte Lunge ist frei.
Bild 65: CT dieses Patienten mit diesem kleinen persistierenden Empyem (mit Schrumpfungstendenz).
Fälle 66-75: Merksatz zur Pleura; Langzeitbeobachtungen; Fistel, Empyema necessitatis
Wir verlassen für einen Moment die Pleura und wenden uns einer ganz anderen Erkrankung zu. Doch dieselbe (Fehl-)Diagnose wurde gestellt, wie im vorherigen Fall: Pneumonie.
Bild 66: Der 44-jährige Handwerker litt an einer Atemwegsinfektion.
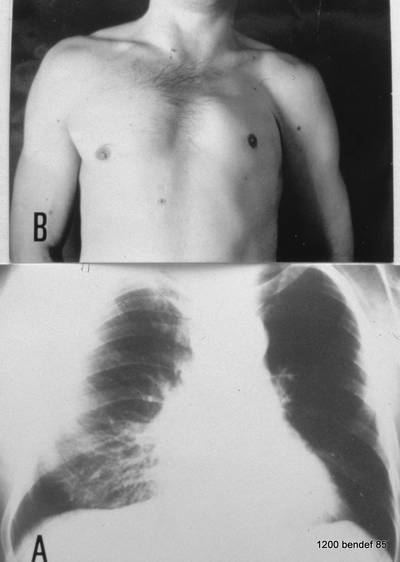
A. zeigt den PA-Film: Mittellappenpneumonie?? B. Beobachten Sie den Patienten und nicht nur das Röntgenbild; das wird Ihnen die Antwort geben.
Im PA-Film fehlt uns die (oft) typische Aerobronchografie. Das bedeutet hohen Kontrast durch erhöhte Lungendichte, aber mit Luft gefüllte Bronchien; Bronchien werden durch Husten freigelegt und erscheinen innerhalb des dichten Parenchyms als schwarze Bänder oder schwarze Flecken, je nach Projektion.
Dieser Patient zeigt keine Aerobronchografie, hat jedoch eine Aplasie des linken Musculus pectoralis.
So erscheint sein linker Thorax mit der kleineren Weichgewebshülle transluzent. Aufgrund dieser Anatomie ist sein rechter Thorax leicht unterbelichtet, was eine Opazität simuliert (keine reale Befund).
Zurück zur Pleura: Diese 74-jährige Frau hatte vor 51 Jahren eine Lungentuberkulose und wurde 2 Jahre lang wegen eines rechtsseitigen Pneumothorax behandelt. Im Alter von 64 Jahren wurde sie wegen eines Mammakarzinoms operiert. In den letzten 4 Jahren hatte sie an drei Gelegenheiten Fieber, und Mycobacterium tuberculosis wurde nach wiederholten Versuchen aus ihrem Auswurf isoliert. Das Röntgenbild von vor zwei Monaten zeigt einen voluminösen Pleurabefund, der fälschlicherweise als fibröses Gewebe diagnostiziert wurde.
Bild 67: (67 bis 69 sind ein Patient!) Röntgenaufnahme vor zwei Monaten zeigt einen riesigen Pleurabefund, der fälschlicherweise als fibröses Gewebe diagnostiziert wurde.
Was ist die Verkalkung im Apex innerhalb der Verschattung knapp unterhalb vom oberen Bildrand?
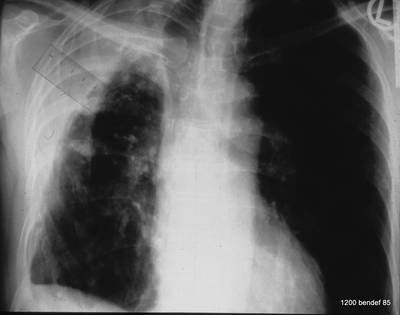
Diese verkalkte Linie stellt die äußere Wand der flüssigkeitsgefüllten Höhle dar! Pleura parietalis. Das war vor 2 Monaten.
Was ist jetzt passiert? Siehe das neue Thorax-pa-Bild in 68.
Dieser Verlauf erleichtert die Diagnose erheblich.
Aus dem aktuellen Röntgenbild können wir den Pleurabefund – im Bild 67 – viel besser verstehen: In seinem inneren Teil handelt es sich um einen Erguss, der jetzt durch Luft ersetzt wurde. Spontan wurde das Empyem aufgrund einer Verbindung zum Bronchialsystem zu einem Pneumothorax. Wir sehen diese pleuro-bronchiale Fistel nicht, aber ihre Existenz ist offensichtlich. Nach dieser Drainage über die Atemwege:
Bild 68: pleuro-bronchiale Fistel. Zu diesem Zeitpunkt hatte unser Patient eine plötzliche Komplikation: Große Mengen heller Flüssigkeit wurden ausgehustet. – Bleibt ein Teil des ursprünglichen Schattens erhalten?
Ja. Es ist die fettreiche Schicht außerhalb der parietalen Pleura, die wir bei vielen schrumpfenden Läsionen beobachten. Solche Fettschichten sind bei einer gesunden Person unüblich.
Die verdickte viszerale Pleura wurde schön ausgeprägt. –
Weitere plötzliche Komplikationen bei persistierenden Ergüssen werden in den Bildern 72-75 präsentiert.
Bild 69
Fassen Sie die entscheidende Erkenntnis aus den Fällen 67/68 zusammen
Ein Pleuraschatten, der dicker als ein Finger (etwa 2 cm) ist, ist höchstwahrscheinlich ein Resterguss. – Nach solchen Bedingungen findet man häufig Komplikationen.
Ein noch sichereres Zeichen ist das Vorhandensein von mehr als einem verkalkten Band, das auf einen Erguss hinweist, der beide Pleurablätter trennt.
Hier ist ein 65-jähriger Arzt: Im Alter von 30 Jahren litt er an einem pleuralen Empyem; die Pleura ist nur mäßig verkalkt. Die rechte Thoraxhöhle ist in der Exspirationsposition eingeschränkt; die Rippen sind verdickt. Er fragte: Ist es möglich, meine Einschränkung zu verbessern?
Bild 70 bis 72: Chronisches Pleurale Empyem seit Jahren.
Mit einer einzigen diagnostischen Punktion konnten sofort 80 ml steriler, proteinreicher Flüssigkeit evakuiert werden. Ein Pneumothorax konnte sofort über die dünne Nadel abgelassen werden. Dichte (vielleicht fibrinöse) Flüssigkeit blieb auf der Oberfläche beider Pleurablätter zurück.
Bild 71: Diagnostische Punktion dieses Patienten; Sero-Pneumothorax; dicke viscerale Pleura
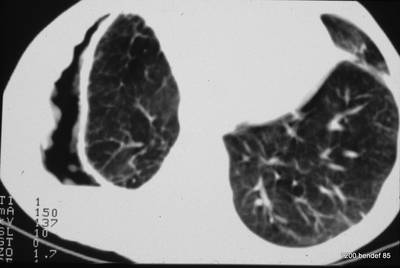
Bild 72: Der Zustand nach der Punktion hat sich leicht verbessert (etwas größere Vitalkapazität); bei einer Röntgenkontrolle acht Wochen später unverändert.
Ein Jahr später blieb der Befund in einer Röntgenkontrolle unverändert, und der Patient fühlte sich besser.
Bild 73: Der Patient litt an metastasierendem Rektumkarzinom. Alte Vorgeschichte einer Tuberkulose. Diagnose?
Persistierender Erguss zwischen den teilweise verkalkten Pleurablättern. Tatsächlich durch Luft ersetzt aufgrund einer pleuro-bronchialen Fistel. Erfahren Sie mehr über die Vorgeschichte und klicken Sie für die Antwort.
Dieser 59-jährige Mann starb an metastasierendem Rektumkarzinom. Ein breiter Pleurabefund, der Rest eines vor 19 Jahren behandelten rechtsseitigen Empyems, war immer als verkalkter Fibrothorax beschrieben worden, trotz ausgeprägtem Fieber und Husten, die 4 Monate vor seinem Tod begannen. Es entwickelte sich eine Fistel, die dazu führte, dass der Inhalt der Höhle durch Luft ersetzt wurde, sodass sie nun durchscheinender erscheint als die benachbarte Lunge. Diese Befunde wurden bei der Autopsie bestätigt.
In Bild 73 sehen Sie die parietale und die viszerale Pleura sowie eine weitere Linie, die etwas medialer die Verbindung zwischen den beiden Pleurablättern darstellt.
Es gibt eine breite nicht verkalkte Fettschicht zwischen der parietalen Pleura und der inneren Brustwand.
Die Rippen auf der betroffenen Seite sind vergrößert und mit kleinen schwarzen Punkten gekennzeichnet (12 mm Distanz in der mittleren Achselregion im Vergleich zu 8 mm auf der gegenüberliegenden Seite). Die Vergrößerung ist unabhängig der Ausrichtung der Rippe, der Orientierung oder von technischen Faktoren. Die Gründe für dieses Phänomen wurden später von W. Eyler und Kollegen (darunter W.G.H. Schmitt) diskutiert.
Der nächste Fall war kompliziert durch eine pleuro-dermale Fistel.
Bild 74: Eine weitere Komplikation: chronisches Empyem. Was sehen wir?
Welche Art von Verfahren wurde durchgeführt? Was wurde nachgewiesen?
Das chronische Empyem wurde reaktiviert und trat durch. Eiter bildete eine Fistel, die an der Thoraxwand sichtbar wurde. Die Füllung der Fistel mit Kontrastmittel zeigt die Verbindung mit der Pleurahöhle. Die Antwort lautet: Spontane Bildung einer pleurodermalen Fistel.
Bild 75: In einem anderen Fall wurde das pleurale Empyem reaktiviert, trat durch die Brustwand und verursachte eine harte Infiltration im Weichgewebe (hier nicht erfasst) und in der Haut.
Wie heißt dieser Zustand?
Empyema necessitatis
Wird noch in Beitrag 07 behandelt