14.11.25.
1. Lernziele und eigene experimentelle Studie
1) Das „Übersichtsröntgen“ kann auch unter optimierten technischen und trainingsbedingten Bedingungen nicht als Suchmethode für Knochenmetastasen (KM) eingesetzt werden.
Dieser Sachverhalt wird durch eine Autopsie-Studie vertieft und untermauert.
2. Zwar nicht zur KM-Suche aber mit anderen Fragestellungen liegen Röntgenuntersuchungen vor. Daher ist es wichtig die diagnostische Sicherheit zu verbessern, um sozusagen „Zufallsbefunde“, also vorhandene Röntgenbefunde, nicht zu übersehen.
Was erschwert die ohnehin sehr schwierige bis unmögliche Diagnose?
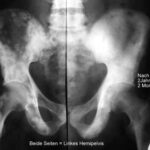
- Mangelnde Erfahrung des Untersuchers verzögert die Diagnose (und verschlechtert damit die Therapie).
- Auch technische Details spielen eine Rolle: z.B. Unterbelichtung, zu helle Einstellung am Bildschirm
- Ungünstige Projektion
- Überlagerung
- Artefakte
- fehlender Seitenvergleich und
- fehlende Voruntersuchung.
Auch wenn diese Parameter verbessert werden, bleibt die Summationsradiographie als Suchmethode für Knochenmetastasen (KM) obsolet!
Mit MR, Skelettszintigraphie und Biopsie stehen sensitivere und spezifischere Methoden zur Verfügung. Unterstützend auch die CT.
Knochenmetastasen entwickeln sich aus Tumorzellabsiedelungen im Markraum („osteoneutrale“ KM),
die röntgenologische Nachweisbarkeit beginnt erst bei Beteiligung des Knochengewebes und einem groben Ungleichgewicht zwischen Osteoblasten und Osteoklasten.
Neben der fehlenden Darstellung der Markhöhle und des Knochenstoffwechsels gibt es weitere Gründe für die mangelnde Sensitivität der nativen Untersuchung:
- Ungenauigkeiten in den Standardeinstellungen und in der Belichtung
- Überlagerung bei voluminösen Skelettabschnitten (z.B. Wirbelsäule und zentrales Becken),
- mangelnde Kenntnis typischer Varianten, bevorzugter Regionen für KM und technischer Fehlerquellen,
- schließlich verschlechtern Fehldiagnosen die ohnehin geringe Sensitivität.
Die Schwächen der Nativdiagnostik dürfen nicht dazu führen, dass Knochenmetastasen systematisch übersehen werden.
A. Autoptische Studie
Das Übersichtsbild zeigt bezüglich der KM nur die Spitze des Eisberges.
Material und Methode:
Zwei Serien von 50 + 32 = 82 autoptisch gewonnenen Brustbeinpräparaten.
Es wurde untersucht, wie viele makroskopische Knochenmetastasen mit Röntgenverfahren darstellbar sind. Die Vergleichbarkeit der Verfahren ist beim Brustbein zunächst durch unterschiedliche Gewohnheiten bei der Projektion erschwert; am Präparat sind sagittale Sägeschnitte gebräuchlich. Der hier vorgestellte, vom Autor entwickelte koronarer Sägeschnitt verbessert die Vergleichbarkeit (Abb.1).
Übersichtsradiogramme wurden mit konventioneller Film-Technik durchgeführt: 200er Verstärkerfolie (Abb.3a) bei 50 KV,
zusätzlich konventionelle Mammographietechnik (32 KV; Abb.2 und 3).
Bei 50 Präparaten wurden direkte koronare CT-Schichtuntersuchungen durchgeführt (Abb.3b). Diese Methode wurde für diese Untersuchung entwickelt und standardisiert.
Ergebnisse:
Von 336 makroskopischen erkannten Metastasen wurden nur 139 (= 41,4%) mit den Röntgenverfahren nachgewiesen.
Auch unter diesen technisch optimierten Bedingungen ( Überlagerungsfreiheit durch vorhandene Präparate ) war der Anteil der nicht erkennbaren Metastasen noch höher als er in der Literatur (mit 50%) angegeben wird.
Diskussion:
Die beiden konventionellen Techniken waren gleichermaßen eingeschränkt aussagekräftig. (Würde man auch die mikroskopischen Metastasen (,die nur unter dem Mikroskop erkannt werden,) zählen, käme ein für die Röntgenverfahren noch schlechteres Ergebnis zustande).
Die (native) CT konnte in dieser Versuchsanordnung zwar zahlreiche Nebenbefunde demonstrieren, jedoch nicht entscheidend mehr Metastasen detektieren (Abb.3b). Anders ist es in Regionen mit einer ausgeprägten Überlagerung, wie sie beim Lebenden im Achsenskelett, Becken und Schädel besteht; hier macht die CT ihre Vorteile als Schichttechnik geltend.
B. Kurzgefasste Pathologie, Röntgendiagnostik und didaktische Anmerkungen
Variabilität der Pathologie und Klinik von Knochenmetastasen (KM).
Nicht nur die Darstellung (siehe Rö.-Klassifizierungen), auch die Klinik von Knochenmatastasen variiert stark.
Einerseits kann das klinische Bild mit schwer zu beherrschenden Schmerzen einhergehen, andererseits gibt es klinisch stumme Metastasen, die als röntgenologische Zufallsbefunde (Abb.14) oder als
Überraschungsbefunde bei der Autopsie (Abb.4) entdeckt werden. (Letztere wurden früher mit 50% angesetzt; heute ist die Häufigkeit der Überraschungen durch die modernen Methoden deutlich niedriger.)
(Spezielle Probleme entstehen bei Metastasen, die vor der Entdeckung des Primärtumors nachgewiesen werden.)
Häufigkeit der zugrundeliegenden Primärtumore bei Knochenmetastasierung:
Knochenmetastasen von Mamma-, Prostata- und Bronchial-Ca machen 80% der gesamten KM aus.
Wege der Entstehung von KM:
Nur selten erfolgt direktes Einwachsen von bösartigen Geschwülsten; dagegen überwiegen die folgenden Wege der Entstehung:
- hämatogene Genese,
- Pfortader,
- Vena pulmonalis, z.B. Bronchial-Ca ;
- auf diesem Weg häufige KM.
- Vena Cava, Lungenpassage, großer Kreislauf z.B. Mamma-Ca, Prostata-Ca, häufige KM.
Die drei letztgenannten sind eher seltenere Weg der KM-Entstehung.
Wichtiger Einschwemmweg für KM bei Prostata-Ca: Von der Cava in den Batson´schen Venenplexus und den Plexus venosus rectalis (Abb.7; 7a). –
Bei anderen Tumoren richtet sich die bevorzugte Skelettregion mit guter Annäherung nach der Verteilung des roten Knochenmarks (altersabhängiger Rückzug). Bei Anämie im Verlauf einer fortgeschrittenen Metastasierung nimmt die Wahrscheinlichkeit der Bevorzugung des Achsenskelettes weiter zu.
Radiologischer Typus der Knochenmetastasierung in Abhängigkeit von der histologischen Wuchsform:
- „Solide“ (= weitgehend synonym mit „medullär“): Häufung des Bildes einer „Osteopenie“ (Abb.5; 5b; 14; 14a; 17).
- „Zirrhös“: Häufung des Typus „Osteosklerose“ (Abb.4; 7; 7a; 8; 15; 15b).
- „Adenomatös: Häufung des Typus „gemischtförmige Metastasen“ (Abb11b 16).
Individuelle KM- Verteilung:
- Solitär (Abb. 5b); moderne Methoden zeigen, dass solche KM noch seltener sind als früher angenommen),
- Oligotop
- Generalisiert
2. Knochen Metastasen – Versuche der Klassifizierung
Verschiedene (vereinfachende und differenziertere) Schemata der Klassifizierung von Knochenmetastasen (KM):
2.1. Klassifizierung von KM nach deren Lage zum Knochen und der daraus resultierende Einfluss auf die Häufigkeit von Fehldiagnosen
- Zentral (Abb.2; 6; 17)
- Kompaktabeteiligung (Abb.5; 5b; 10; 11; 14; 14a)
- Periostreaktion (Abb.16a; 16b)
- Pathologische Fraktur („Kallusbildung“ als Ausdruck einer Reparation kann zum Erscheinungsbild von Knochenmetastasen beitragen.)
Dies ist eine vereinfachende Klassifizierung; sie ist zur Sortierung von Fehldiagnosen geeignet:
Im Vergleich zur schwierig diagnostizierbaren zentralen Osteolyse mit feinen Spongiosa-Unschärfen (Abb.2) ist die Lyse der Kompakta (Abb.10) ein sehr eindeutiges Zeichen. Es wird trotzdem nicht selten übersehen.
Auch die „periostale Reaktion“ ist ein vernachlässigter Befund. Die Möglichkeit eines malignes Geschehen wird häufig nicht beachtet (Abb. 16a; 16b).
2.2. KM in der Klassifizierung nach Lodwick
Die „Lodwick Klassifizierung“ ist auch bei den sekundären Knochengeschwülsten anwendbar. Ausdruck der Vielgestaltigkeit sind recht unterschiedliche Lodwick-Grade Ic, II und III. Trotz dieser verschiedenen Klassifizierungen wird in diesem Schema eine hohe Wahrscheinlichkeit der Bösartigkeit deutlich.
2.3. Karzinomatöse Dysplasie nach Burkhardt (1982)
Die von Burkhardt aus Beckenkammstanzen gewonnene Klassifizierung zeigt große Übereinstimmung mit radiologischen Klassifizierungen. Der Autor hat durch differenzierte Analysen wesentlich dazu beigetragen, die KM als ein komplexes pathologisches Geschehen zu verstehen: Es existieren humorale Stoffe, denen eine Mediatorfunktion beim Knochenabbau und -aufbau zukommt. Dem röntgenologisch Sichtbaren kann ein chemisch vermittelter Prozess zugrunde liegen, ohne dass hier Tumorzellen nachweisbar sind.
Unter den destruktiven Veränderungen unterscheidet Burkhardt:
- mottenfraßartige (= lakunäre = permeative) Destruktion
- die substanzzerstörende Fragmentierung
- diffuse Osteopenie als metastasentypische Knochenveränderung
- Bei der periostalen Knochenneubildung ist röntgenmorphologisch diekarzinomatöse von einer unspezifischen paraneoplastischen Apposition nicht unterscheidbar. –
2.4. Klassifizierung der Knochenmetastasen nach dem radiologischen Charakter (Freischmidt)
– 2.4.1.Bei lytischen KM wird unterschieden:
- Typisch osteolytische Veränderungen und
- „Zystisch“ expansive Formen.
Bei der letzteren wird der Knochen raumfordernd aufgebläht: Ein knochenüberschreitender Weichteiltumor destruiert die Kompakta oder er belässt eine dünne Periostschale (Abb. 16a). (DD: Solitäres Plasmozytom oder aneurysmatische Knochenzyste).
– 2.4.2. Osteoplastische Metastasen sind
- teilweise gleichmäßig,
- teilweise sehr fleckig verdichtet (Abb. 7).
- Übergänge von letzten in die erste Form kommen vor (Abb. 7a).
(DD Morbus Paget besteht bei Einseitigkeit und Beschränkung auf Beckenanteile).
– 2.4.3. Gemischtförmige KM, wie sie bei Mamma-, Magen- und Schilddrüsen-Cavorkommen (Abb.11b!15b!16), bieten folgend Schwierigkeiten:
- Die Unterscheidung osteoplastischer Metastasen von reaktiver oder reparativer Osteosklerose.
- Die Abgrenzung der lytischen Komponenten von zwischen den plastischen Herden gelegenen normalem Knochen. –
- Periostveränderungen (tumorös oder reaktiv) sind am häufigsten beim kleinzelligen Bronchial-Ca anzutreffen (Abb.16b).
Eine definierte Form ist die für das Bronchial-CA typische hypertrophische Osteoarthropathie der Röhrenknochen. (Syndromal mit Trommelschlegelfingern.) Hier fehlt die Tumorabsiedelung. –
Damit sind 4 gängige Klassifikationen kurz angesprochen, und wir kommen noch zu:
Einzelnen Primärtumore und deren wahrscheinliche Röntgenbefunde bei KM:
- kleinzelliges Bronchial-Ca: Permeativ-mottenfraßartig
- Adeno- und Plattenepithel-Ca der Lunge: Expansive Läsionen
- Mamma-Ca: zur Hälfte gemischtförmig; schubförmige Verläufe mit phasenweisem Stillstand
- Prostata-Ca: Osteoplastisch Prädilektion in Becken und Wirbelsäule
- Hypernephrom: Lytisch (und hoch vaskularisiert)
- Schilddrüsen-Ca: Überwiegend lytisch mit expansiver Komponente; beiGeneralisierung häufig „gemischtförmig“
- Magen-Ca: Selten: Vorwiegend osteoplastisch
- Zervix-Ca: Selten: Vorwiegend gemischtförmig
- Ovarial-, Hoden-, Galle-, Pankreas-, Leber- und Kolon-Ca: Wegen der seltenheit wenig verlässliche Aussage über eine statistische Häufung des Metastasen-Charakters
3. Bilder 1
Wenn Bilder zu dunkel sind, bitte (evt. kurzfristig) den Bildschirm heller einstellen!
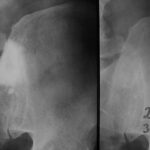
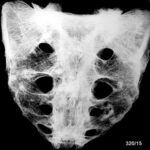
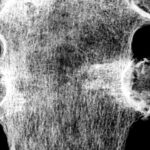
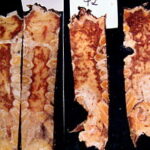
Abb.1: Vier Brustbeinpräparate durch sagittalen Sägeschnitt aufgetrennt und aufgeklappt. Makroskopisch ist das rötliche Mark verdrängt durch multiple metastatische Herde.
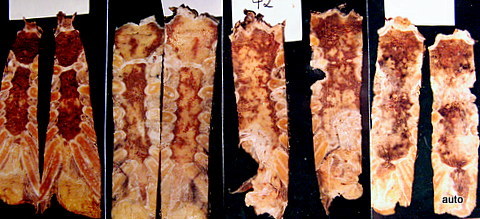
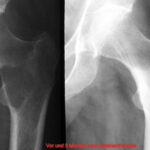
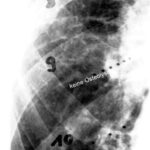
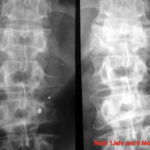
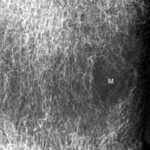
Abb.2: Radiogramm mit einem (M) größeren Herd mit rarifizierter Spongiosastruktur. Neben diesem eindeutig lytischen Herd weitere fragliche kleinere Herde.
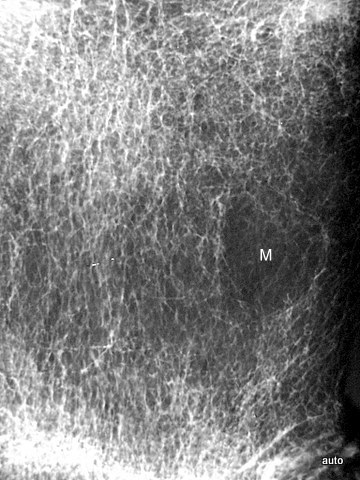
Abb.3: Multiple kleinere teils lytische, teils osteoplastische Herde. Nur selten sind die makroskopisch nachgewiesenen Metastasen im Röntgenübersichtsbild so deutlich dargestellt.
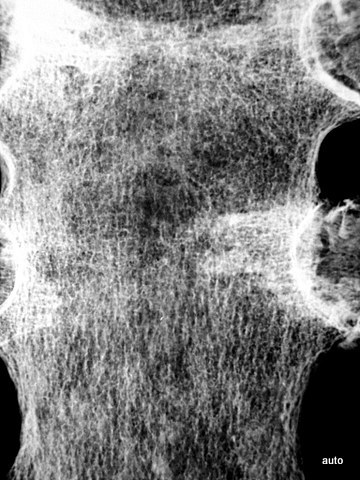
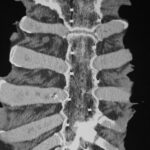
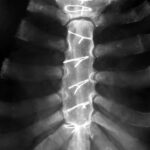
Abb.3a: Radiogramm ohne Metastasenverdacht (als Nebenbefund Draht-Cerclagen nach Sternotomie und Konsolidierung)
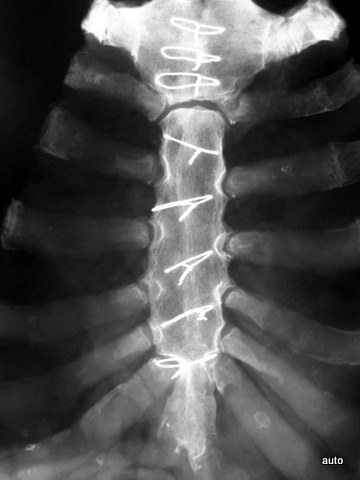
Abb.3b: Zugehörige coronare Computertomographie
Vorgestellt wird eine neue Methode. Coronare Schichten wären auch zu gewinnen durch die Rekonstruktion aus vielen axialen Schichtbildern. Hier wurde direkt die coronare Sicht gewählt. –
Mit Typischen Artefakten (hier Drahtcerclagen) muss man sich vertraut machen.
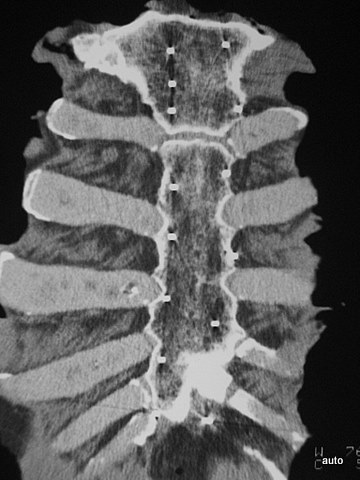
Abb.4: Trotz Fehlschlägen kann die Übersichtsradiographie auch leistungsfähig sein: Präparat des Os sacrum von einem Patienten mit progressivem Prostata-Ca (Tod durch Herzerkrankung nicht durch das progressive Tumorleiden); Kreuzbein an der Oberfläche völlig unauffällig; im Röntgen jedoch multiple kleine osteoplastische Herde.
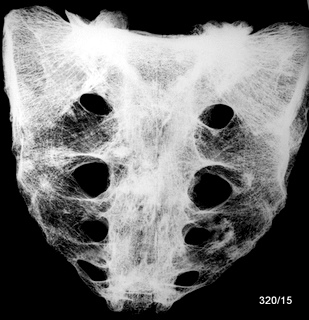
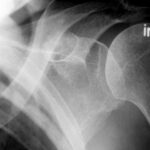
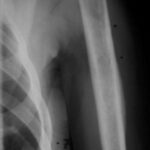
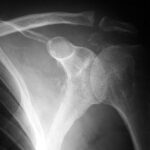
Abb.5: Ausgedehnte Lyse durch Knochen Metastase in der oberen Scapula einschließlich großer Teile des Akromioms bei Harnblasen-Ca. Großflächige Zerstörung von Kompakta. Der vorhandene Weichteiltumor (siehe auch 14; 14a) ist hier nicht erkennbar.
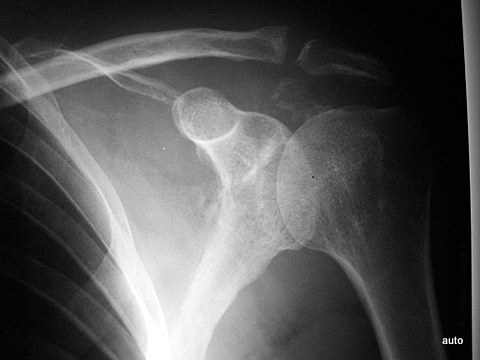
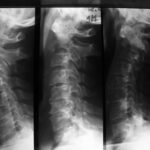
Abb.5a: Luxation und Subluxation müssen bei unklarer Klinik – genau wie Frakturen – auch an Metastasen denken lassen: HWS seitlich; Erste Aufnahme ganz links; Mitte und rechts Kontrollen nach 1 und 4 Monaten. Bei metastatischer Destruktion zunehmende Dislokation vom vorderem Epistropheus und Axis, erkennbar an der mit Punkten markierten Axis-Hinterkante und an der Verschiebung der hinteren Bogenabschnitte C1 und C2.
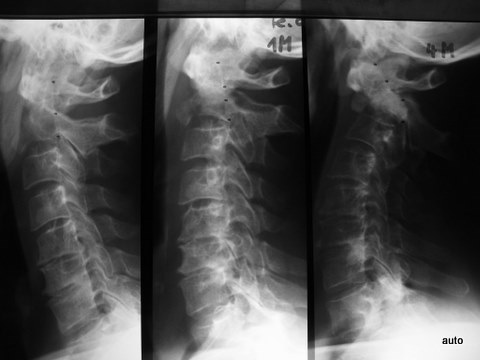
Abb.5b: Auch Veränderungen durch Kallusbildung können zum Erscheinungsbild von Knochenmetastasen beitragen: Osteolyse der Clavicula mit Beteiligung der Kompakta. Pathologische Fraktur und Ausbildung von reparativem Gewebe. (Verlauf nach 1 und 3 Monaten)
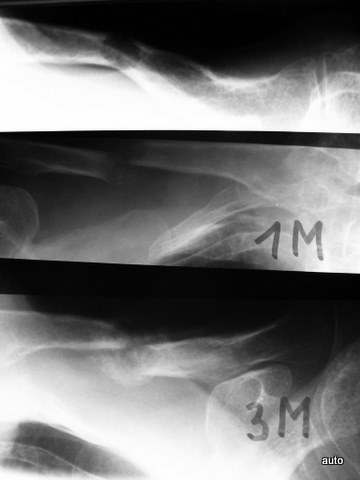
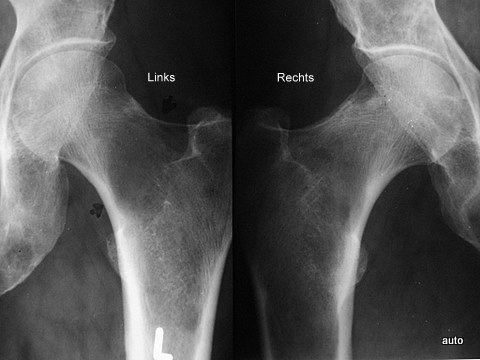
Abb.6: Seitenvergleich durch enge Gegenüberstellung beider Femura: Große Lyse im Schenkelhals links; sie ist wegen physiologisch niedriger Trabekeldichte in dieser Region nicht einfach erkennbar. Erst im Seitenvergleich wird deutlich, dass die Rarifizierung der Knochenstruktur über das physiologische Maß hinausgeht. Rechts mehrere kleinere Lysen; angedeutete Periostreaktion an der oberen Kontur des Schenkelhalses.
4. Bilder 2
Abb.7: Ungewöhnliche osteoplastische Herde bei Prostata-CA mit zentralen Aufhellungen; wahrscheinlich Therapie-Effekt.
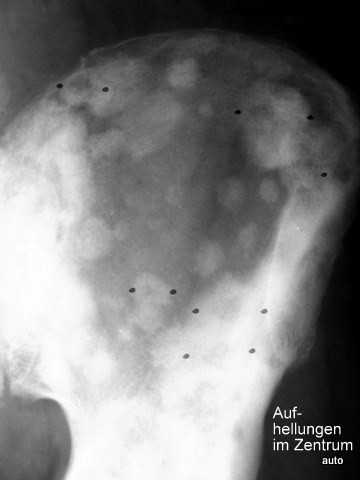
Abb. 7a. Gleicher Erkrankungsfall. Verlauf nach 2 Jahren und 2 Monaten. Beide linken Beckenhälften sind symmetrisch gegenübergestellt! Übergang der fleckigen Herden in eine konfluierende osteoplastische Struktur. Verschwinden der merkwürdigen, zentralen Aufhellungen. – Die Herde in beiden Femura tauchten später auf .
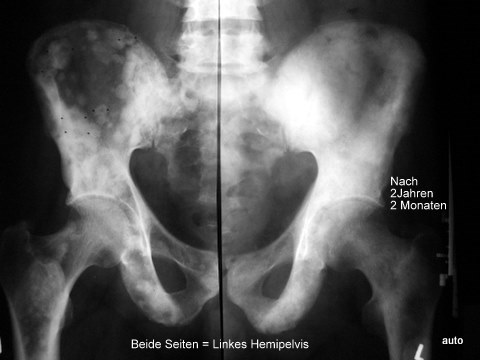
Abb.8: Neuer Fall mit osteoplast. Metastasen bei Prostata-Ca. (Solche KM machen gewöhnlich weniger Schmerzen als lytische Herde). Hier bestand ausnahmsweise ein starker Schmerzbefund. Nach Strahlen- und Hormontherapie: Deutliche Besserung der Klinik und der osteoplast. KM ; auch noch nach 2 Jahren und 3 Monaten. Zu diesem Zeitpunkt wurde die Beschreibung eines Normalbefundes dem Fall nicht gerecht.
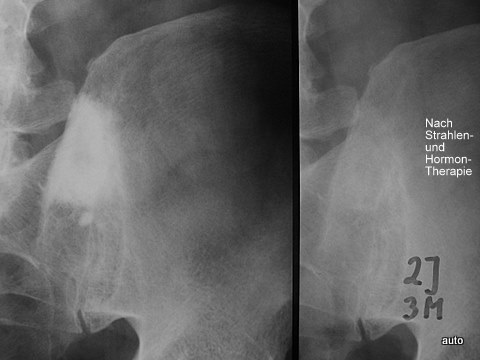
Abb.9: Modell für die Kompakta. Die Blätter eines Buches werden röntgenologisch dargestellt, wenn durch tangentiale Projektion in ausreichendem Maße „Masse“ summiert wird. So wird auch die Kompakta tangential gut dargestellt; dadurch werden deren Defekte erkennbar. In orthograder Sicht besteht eine sher viel schlechtere (oftmal ganz fehlende) Darstellbarkeit. Am Beispiel Bogenwurzeln, Foramina und Rippen soll dies demonstriert werden.

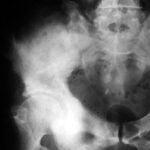
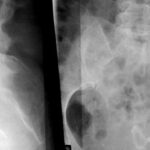
Abb.10: Mamma-Ca vor 5 Jahren. Jetzt heftige Kreuzschmerzen.
(Faustgroße) Osteolyse im Sacrum rechts.
Der richtungsweisende Befund ist die Auslöschung der Foramina sacralia rechtsseitig!! Eine Überlagerung durch Darminhalt könnte eine Verschlechterung des Kontrastes, aber nicht die Auslöschung dieser Strukturen rechtfertigen.
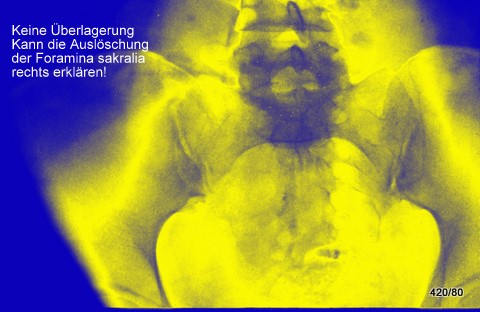
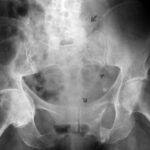
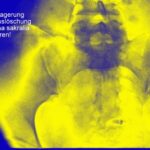
Abb.10a: Mamma-Ca. Erstdiagnose vor 4 Jahren. Wiederholung der Röntgenzeichen von Abb. 10. Verlust von Strukturen einzelner Nervenaustrittslöcher: L5 links, Kreuzbein links (Pfeile). Sonographisch großer Weichteiltumor. Frakturen, wahrscheinlich pathologische Frakturen im vorderen Beckenring links (Pfeil). Nebenbefund Coxarthrose rechts. –
Im Test haben 4 von 200 MedizinerInnen im 1. Berufsjahr diesen Befund erkannt!
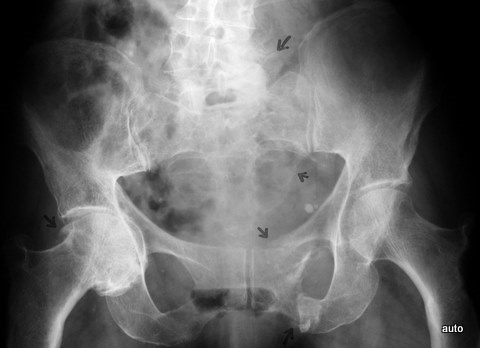
Abb.10b: Zustand nach OP eines Rektum-Ca. Schmerzen. Destruktion unteres Os sacrum. Auch die seitliche Projektion ist wichtig; obere Anteile der Vorderwand des Kreuzbeines sind noch erhalten..
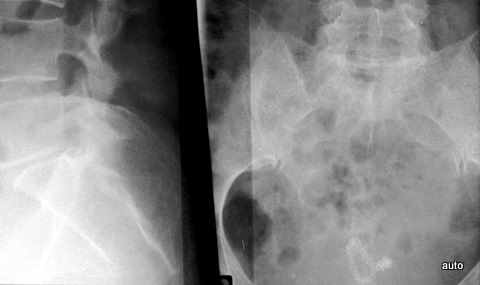
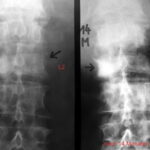
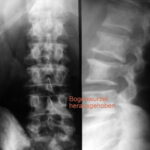
Abb.11: Mamma-Ca. Wichtiges Zeichen „Verlust der Bogenwurzel“. Rechtes Bild nach 1 Jahr 6 Monate nach dem linken Bild. Der Verlauf zeigt, dass die Unschärfe der Bogenwurzel L2 li. (#) progredient ist, also ein echter Befund war. Ebenso war der Konturverlust des Wirbelkörpers (kleiner*) und die Destruktion des Querfortsatzes eindeutig. – Im Verlauf auch Zunahme der Destruktion im Th12.
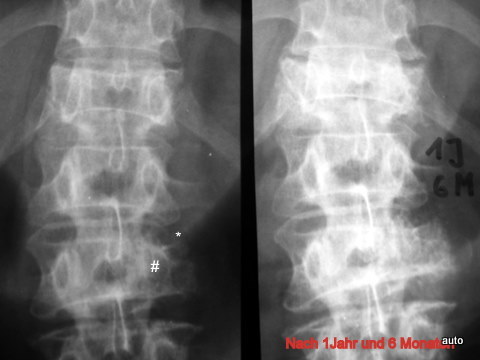
Abb.11a (unten): Das Verschwinden einer Bogenwurzel muss erkannt werden. Ebenso die ungewöhnliche Hervorhebung einer Bogenwurzel! Sie kann bei einer osteoplastischen Metastasierung erfolgen und wird verursacht durch Apposition von osteoplastischem Gewebe an der Innenseite der Kompakta. Verlauf von 14 Monaten.
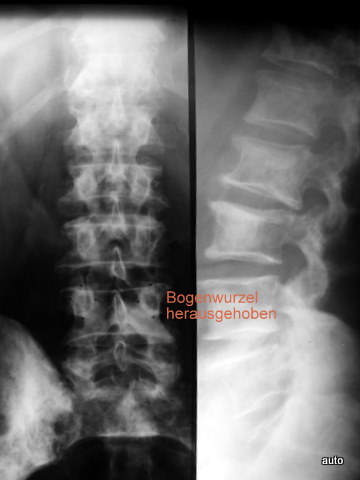
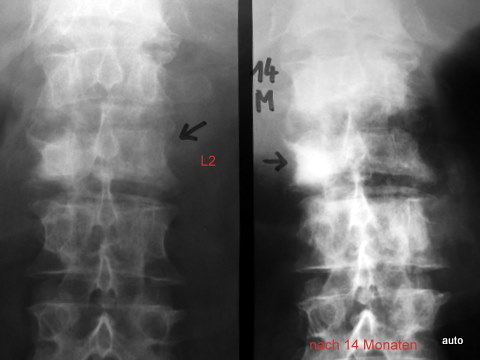
Abb.11b. Verlaufsbeobachtung über 14 Monate. Wer es bei 11a nicht geglaubt hat: Eine Überlagerung durch osteoplastische Metastasen im Wirbelkörper kann eine Bogenwurzel scheinbar hervorheben (L2 rechte Körperseite). Die hellere Darstellung betont diesen Bogenanteil.. – Linke Körperseite bei L2: Progrediente Lyse der Bogenwurzel (und des Wirbelkörpers).
5. Bilder 3
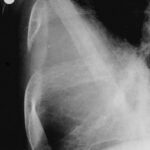
Abb.12: Herde im Humerus? Keine Beteiligung der Kompakta. Im Zusammenhang mit dem konturüberschreitenden Rippenherd ist auch der Befund im Humerus dringend auf KM verdächtig. Bestätigung durch Szintigramm.
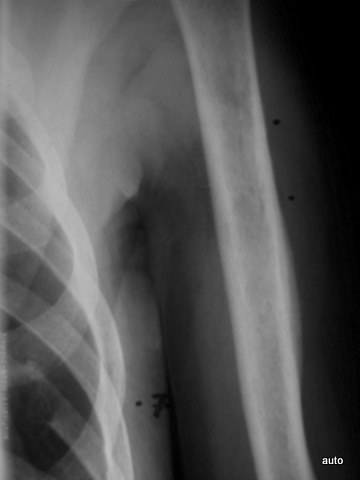
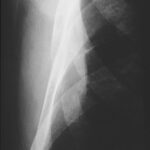
Abb.13: Verlust einer physiologischen Kontur an der Unterkante der dorsalen Rippe 9 soll nicht als Lyse-Verdacht bewertet werden. Typische Unterkante Costa 9
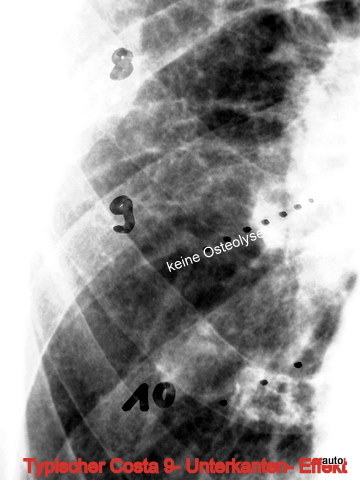
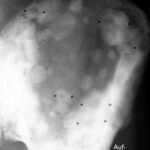
Abb.14: Schilddrüsen-Ca. Der Verlust ganzer Rippenanteile durch eine Metastase mit großer Weichteilkomponente wird nicht selten übersehen! Daher ist die systematische Durchsicht aller Rippen bei der Thorax-Befundung erforderlich.Bild heller machen! Oder stark einblenden. Oder gesamten Hintergrund schwärzen.
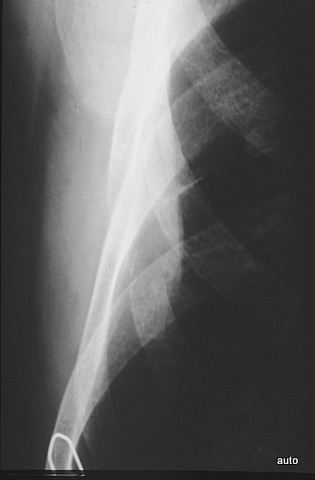
Berufsanfängern fällt es noch erstaunlich schwer eine Diagnose zu stellen. Eine Rippe ventral ist durch einen Klammer markiert, Zwei Rippen höher besteht eine Destruktion mit einem Weichteiltumor. Eine Rippe tiefer fehlt offenbar gänzlich (?) Jetzt ist das Auge geschult und der nächste Erkrankungsfall fällt leichter.
Abb.14a: Klassischer Fall einer metastatischen Rippendestruktion (Schilddrüsen-Ca) mit Weichteitumor. Ausgeprägte Klinik!
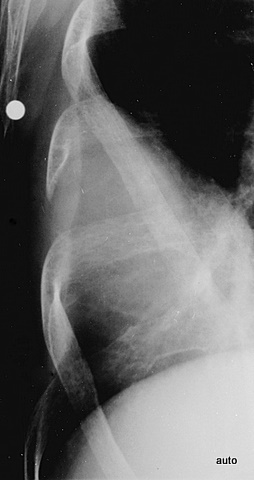
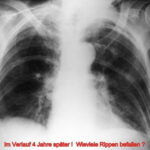
Abb.15: Mamma-Ca. Schulterschmerzen. Die ausgeprägte Sklerosierung und der Strukturverlust der 4. Rippe wurden übersehen.
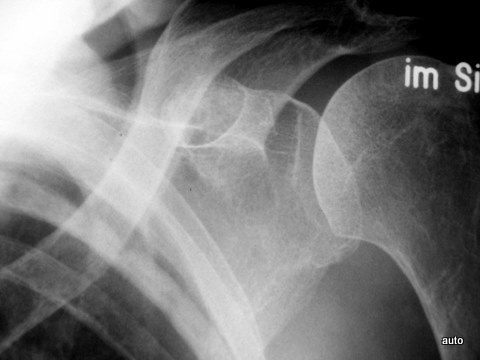
Abb.15a: Gleicher Erkrankungsfall. Nach Phasen des Stillstandes über 4 Jahre (!) erneute TU-Progression: weitere Rippen befallen (zumindest links: 4, 6, 7, 10. Rechts: 4, 5 und 7 mit teils gemischtförmiger, überwiegend plastischer Metastasierung.)
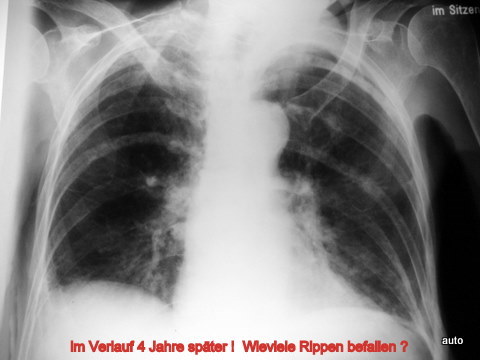
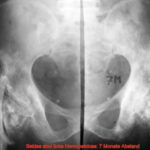
Abb.16: Zustand nach Epiphyseolyse und Dislokation des Femur in der Jugendzeit. Im Alter von 75 J. erkrankte der bedauernswerte Patient an einem Magen-Ca mit progressivem Verlauf. Linkes Hemipelvis (zweimal abgebildet und spiegelbildlich gegenübergestellt) im zeitlichen Abstand von 7 Monaten.
Der Verlauf erleichtert retrospektiv die anfangs nicht ganz einfache Diagnose: Gemischtförmige Metastasierung im Femur und zentraler Beckenregion, später auch in der Beckenschaufel und im vorderer Beckenring.
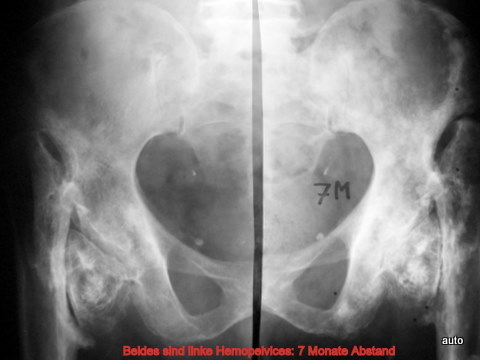
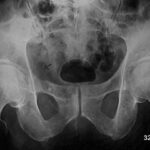
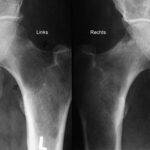
Abb. 16a: Mamma-Ca. Osteolysen mit Schwerpunkt in der zentralen Beckenregion rechts. Verlust der Linea terminalis rechts (Pfeil). Schalige Anhebung des Periost.
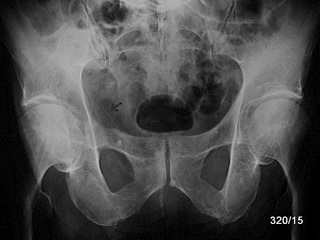
Abb.16b: Bronchial-Ca. Massive Osteoplastische Metastasierung mit Auftreibung der Beckenknochen durch periostale Apposition
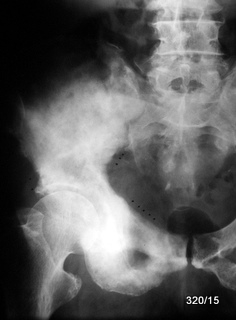
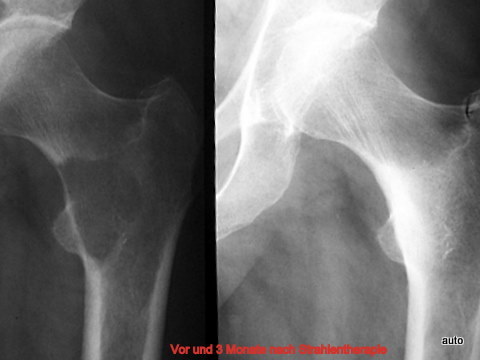
Abb.17: Generalisierte Knochen-Metastasierung bei Mamma-Ca. Scharfer Randsaum ungewöhnlich, kann aber im Erscheinungsbild von Knochenfiliae vorkommen. Nach Strahlentherapie rasche klinische Besserung und sehr erfreuliche Sklerosierung der Lyse. Röntgen 4 Wochen nach Ende der Strahlentherapie.
6. Summary and Didactic Notes
The radiological findings of bone metastases (BM) vary significantly depending on the primary tumor and the type of metastatic growth. The interpretation of imaging requires thorough knowledge of typical patterns and variations.
For accurate diagnosis, a systematic approach is essential, considering the full clinical context and utilizing advanced imaging modalities when necessary.